VPPB del canale semicircolare anteriore
- Categoria: Vertigine parossistica posizionale
- Pubblicato: Giovedì, 16 Febbraio 2017 18:20
- Visite: 70028
- Stampa
Vertigine Parossistica Posizionale Benigna VPPB del canale semicircolare anteriore
Parole chiave: VPPB vertigine parossistica posizionale benigna, vertigine di posizione, Cupula leggera/pesante, manovra liberatoria, canale semicircolare, Canallithiasis, cupulolithiasis Canallitiasi, Cupulolitiasi.
Definizione: vertigine di posizionamento, scatenata da una dislocazione
patologica dei cristalli di calcio sull’epitelio sensoriale della cupola di un
canale semicircolare (“cupololitiasi), oppure da particelle di otoliti libere
in sospensione nel lume dei canali semicircolari (“canalolitiasi” ).
Introduzione
La Vertigine Parossistica Posizionale Benigna (BPPV) è la sindrome vertiginosa a più elevata prevalenza.
Essa fu descritta per la prima volta da Adler (nel 1897 1) , mentre Barany (nel 1921 2) riportò una esauriente descrizione di un caso clinico del suo Assistente Carlefors in cui la diagnosi fu fatta con manovre diagnostiche che potremmo oggi definire “bed-side”; La prima descrizione clinica è stato pubblicata Dix ed Hallpike (nel 1952 3) produssero una vera casistica di 100 osservazioni consecutive, che ne chiarirono gli aspetti clinici ed individuarono le modalità diagnostiche;
Ma bisogna attendere i lavori di Shuknecht del 1969 e ’73 ,che per primo individuò il possibile background fisiopatogenetico evidenziando post mortem la presenza di corpi basofili (otoliti) adesi alla cupula di un canale semicircolare posteriore in persone che in vita avevano sofferto di vertigine posizionale che corrisponderebbero alla caduta di otoliti utricolari (cristalli di calcio carbonato CaCO3) in una matrice proteica, per fenomeni degenerativi della macula utricolare sulle cellule sensoriali della cupola del CSC posteriore. Hanno una forma grossolanamente esagonale e dimensioni molto piccole, dai 3 ai 30 µ,; questa nuova entità è stata designata con il termine di «cupulolitiasi» del CSC posteriore.; successivamente Hall (1979 5) introdusse il concetto di “canalolitiasi” ripreso successivamente da Epley (1979/80 6, 7) ed in seguito riconosciuto come il meccanismo più frequente alla base della malattia; Due decenni più tardi Parnes et al., (nel 1992 8) individuarono in vivo, durante un intervento chirurgico per il trattamento di una vertigine posizionale intrattabile, la presenza di otoliti nel canale semicircolare posteriore, otoliti «galleggianti» nell'endolinfa; essi hanno, allora, proposto il concetto di «canalolitiasi», cioè di otoliti liberi nel CS Posteriore che determinano :un nistagrno lineare-rotatorio) o nel CS Orizzontale che determinano :un nistagrno lineare-orizzontale). Queste particelle esercitano in determinati movimenti del capo delle azioni alternate di pressione e depressione sull’epitelio sensoriale. Ciò accade spesso in conseguenza di una degenerazione della membrana otolitica o di un trauma labirintico (contusione labirintica, intervento sull’orecchio); più raramente anche come conseguenza tardiva di un deficit vestibolare periferico unilaterale (circa 20% dei casi, così detta sindrome di Lindsay-Hemenway).
Il miglioramento delle conoscenze cliniche della malattia e la rapida diffusione del concetto di vertigine posizionale, favorita dall'individuazione di manovre terapeutiche molto efficaci, portarono all’identificazione anche delle forme da canalolitiasi laterale, nelle forme cosiddette “geotropa” ed “apogeotropa” (McClure J.A.et al.,1985 ; Cipparrone L., et al.,1985 9, 10), mentre Katsarkas (1987 11) segnalò il possibile raro interessamento del canale semicircolare anteriore.
Dal 1980 in poi cominciarono a diffondersi le proposte terapeutiche: Brandt e Daroff (1980 12) proposero una terapia fisica basata sul movimento ripetitivo del paziente verso la posizione scatenante seguita dal ritorno in posizione seduta a poi dal posizionamento sul lato sano; Epley propose la sua Canalith Repositioning Procedure (1980 13) e Semont (1988 14) la sua “manovra liberatoria” per il trattamento della cupulo/canalolitiasi posteriore; con l’individuazione della cupulo/canalolitiasi laterale, similmente furono proposte manovre terapeutiche per il trattamento di tali forme: “barbecue rotation” (Baloh RW,et al.,1993; Lempert T., Tiel-Wilck K.,1996; Baloh R.W.,1994 15, 16, 17) , Decubito Liberatorio Prolungato (Vannucchi P., et al., 1997 18), manovre liberatorie Semont-derivate (. Gufoni M., et al.19).
La definizione topografica delle varie forme cliniche e la possibilità di trattamento mediante manovre fisiche molto efficaci determinò una crescita esponenziale della Letteratura specialistica sull' argomento, mentre, parimenti, aumentarono gli studi sulla modellistica della malattia e sull'individuazione di possibili fattori determinanti, favorenti o scatenanti la malattia.
La vertigine posizionale parossistica benigna (VPPB) può comparire nei postumi di un trauma cranico, con o senza frattura, e può interessare più CSC simultaneamente [Bertholon P., et al.,2005]. Può anche manifestarsi in seguito a meccanismi di accelerazione/decelerazione improvvisi unici o ripetuti, come il colpo di frusta, oppure nel quadro della pratica di uno sport come la mountain-bike (Vibert D., et al.,2007). È osservata anche nei postumi di un deficit vestibolare brusco tipo neurite. La VPPB recidivante può, talvolta, rappresentare la prima manifestazione di una malattia di Ménière oppure comparire nella sua evoluzione.
Tuttavia, in un gran numero di casi, l'eziologia rimane sconosciuta. In questo gruppo di pazienti, l'incidenza delle VPPB è due volte maggiore nella donna che nell'uomo. La VPPB recidivante nella donna di più di 50 anni è spesso associata alla presenza di un'osteopenia o di un'osteoporosi. L'alterazione del metabolismo del calcio nel contesto della riduzione estrogenica provoca una riduzione della fissazione del calcio nell'osso e un aumento del suo riassorbimento. La disfunzione del metabolismo del calcio potrebbe influenzare gli organi otolitici in due modi:
• il difetto di integrazione del calcio nella struttura intrinseca degli otoliti e del loro mantenimento sulla macula utricolare potrebbe generare un distacco ripetuto di otoliti;
• l'aumento del calcio libero nell'endolinfa potrebbe rallentare o, anche, inibire la dissoluzione degli otoliti distaccati [Vibert D., et al.,2008].
La recente evidenziazione di variazioni ultrastrutturali a livello degli otoconi della macula utricolare, nel ratto femmina osteoporotico, tende a confermare l'impatto dei disturbi del metabolismo del calcio sugli organi otolitici [Vibert D., et al.,2009].
Epidemiologia
La BPPV è uno dei più comuni tipi di vertigine : si stima che almeno il 20% dei pazienti che lamentano vertigine abbiano una BPPV . In uno studio effettuato a Siena è stata riscontrata una prevalenza annuale di 128/100000 abitanti con una incidenza annuale di 72 per 100.000 abitanti.
La prevalenza è più alta nelle femmine con una ratio di 2:1.
La BPPV può manifestarsi ad ogni età ma il picco di incidenza è tra i 50-60 anni. La BPPV è una patologia che colpisce soprattutto l’età adulta, mentre i casi in età infantile-adolescenziale sono quasi interamente di origine postraumatica. La sua frequenza è sicuramente molto alta, ma non sono numerosi gli studi di prevalenza: Nuti e Pagnini (20) la pongono al primo posto tra le vertigini osservate in un Ambulatorio otoneurologico; Oas (21) riferisce di una uguale incidenza tra sesso maschile femminile con età mediana di insorgenza a 69 anni ed età media di 74 anni; De Lauretis (22) riporta una prevalenza nell’area senese di 100-150 / 100.000 / anno, con un’età media di 55 anni ed una maggiore incidenza nel sesso femminile rispetto a quello maschile (rapporto 2.4:1); Von Brevern (23) riporta una life-prevalence del 2.4%, una prevalenza/anno di 1.6% ed un'incidenza/anno di 0.6%. L’incidenza aumenta nell'età senile: Oghalai (24) riporta un’incidenza del 9% in residents in a home for elderly.
Questa patologia rappresenta, a seconda degli autori, tra il 5% e il 40% delle diagnosi in visita specialistica. Secondo la letteratura, si tratta della causa più frequente di vertigini durante la vita, particolarmente tra il 5° e il 7° decennio. Secondo la letteratura, per ordine di frequenza, il CSC posteriore è colpito più spesso (90-95% dei casi), in misura minore il CSC orizzontale (10%) e, raramente, il CSC anteriore (1%). Più CSC possono essere lesi contemporaneamente. Queste lesioni multicanalari mono- o bilaterali sono riscontrate soprattutto nelle VPPB post-traumatiche [Bertholon P., et al.,2005].
Il carattere benigno della VPPB è attribuito al fatto che essa scompare, o spontaneamente o in seguito a una manovra liberatrice che corrisponde al CSC leso.
Le manovre di Semont e di Epley permettono di liberare il paziente dalle vertigini legate alla VPPB del CSC posteriore in circa l'80% dei casi dopo una sola manovra. Essa può dover essere ripetuta. La manovra di Lempert e la manovra «barbecue» sono liberatrici di una VPPB del CSC orizzontale
Eziologia
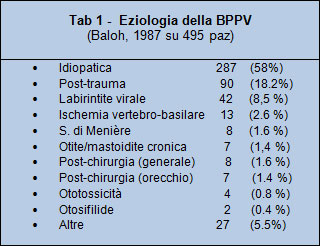
I dati della letteratura indicano che il 50% dei casi sono idiopatici: nei rimanenti casi può essere solo ipotizzata una associazione tra l'inizio della BPPV e altri eventi riguardanti il labirinto.
Baloh et al. hanno trovato un'associazione tra PPV e trauma cranico nel 18% dei casi, mentre un 15% era stato affetto da neurolabirintite virale nei giorni precedenti l'attacco.
La BPPV può anche seguire una perdita improvvisa della funzione vestibolare unilaterale (sindrome di Lindsay-Hemenway): in questo caso la PPV inizia alcuni giorni o settimane dopo un attacco maggiore di vertigini ed è tipicamente accompagnato da areflessia vestibolare alla stimolazione calorica.
Fisiopatologia
L’ipotesi patogenetica maggiormente accreditata, anche sulla base della iniziale osservazione di Shuknecht e del riscontro intraoperatorio di Parnes, è che la malattia sia determinata dalla presenza di detriti otolitici o adesi alla cupula dei canali semicircolari o liberamente flottanti nel canale semicircolare. L’effetto di cupula pesante o l’effetto pistone determinato dal movimento degli otoliti nel canale provoca l’eccitazione/inibizione canalare tale da provocare l'attivazione / inibizione dei muscoli extraoculari funzionamente connessi ai canali semircolari. La massa otolitica, cioè, interferisce con la normale funzione canalare, determinando in tal modo l’insorgenza dei nistagmi propri di ogni localizzazione canalare.
Gli otoliti provengono dalla macula dell'utricolo per cui primariamente la malattia è a carico di tale organulo e disturbi del metabolismo otolitico nelle sue varie fasi possono esserne alla base (. Oas J.G.,2001 21): alterazione della biomineralizzazione degli otoconi; alterazione della adesività degli otoliti sulla membrana; alterazioni determinanti diminuzione della adesione degli otoliti alle dark cells dell'utricolo; demineralizzazione degli otoliti.
Nuti e Pagnini (1992 25) hanno proposto una classificazione etiopatogenetica in cui si distingue tra una VPP Primitiva otolitica: idiopatica; ad etiologia certa (postraumatica, anche iatrogena); ad etiologia probabile o possibile: vascolare, autoimmune, dismetabolica, postvirale, da iperviscosità ecc., ed una VPP secondaria labirintica (S. di Lindsay- Hemenway; Post ipoacusia improvvisa, in corso di malattia di Mènière, di Otosclerosi, di OMPC).
Tra le ipotesi etiologiche più recenti ricordiamo l'associazione della BPPV con situazioni di osteoporosi (Vibert D., et al 2003 26), specie nelle donne in menopausa, mentre è molto frequente, specie nel sesso femminile, l’associazione con l'emicrania (Von Brevern M., et al.,2004 27).
La classificazione topografica (Nuti e Pagnini 1992 25) è basata sulla sede dell'ammasso otolitico: VPP monolaterale, monocanalare, bicanalare ( solitamente posteriore + laterale); VPP bilaterale (solitamente posteriore). È anche importante rilevare come gli otoliti possano depositarsi in più tratti dello stesso canale: da ciò consegue la possibilità che vari quadri clinici possano essere osservati, taluni dei quali di recente descrizione e rara osservazione, che sono da noi riassunti in Tab.1.
|
|
Sede |
Quadro clinico |
Frequenza |
|
|
Canale posteriore |
Tratto ampollare |
VPPB posteriore "tipica" |
Elevata |
|
|
Canale posteriore |
Cupola |
"Cupulolitiasi posteriore" |
Media |
|
|
Canale posteriore |
Tratto non ampollare |
VPPB posteriore apogeotropa |
Bassa |
|
|
Canale posteriore |
Versante utricolare |
Short arm posterior canalolithiasis (type 2 BPPV)* |
Bassa |
|
|
Canale laterale |
Tratto non ampollare |
Canalolitiasi geotropa |
Elevata |
|
|
Canale laterale |
Tratto ampollare |
Canalolitiasi apogeotropa |
Media |
|
|
Canale laterale |
Cupola |
Cupulolitasi laterale (apogeotropa) |
Media |
|
|
Canale laterale |
Più tratti canalari |
"Direction-fixed Nystagmus" lateral canal BPPV |
Bassa |
|
|
Canale anteriore |
|
Canalolitasi anteriore |
Bassa |
|
|
|
Crus commune |
|
Bassa |
|
|
|
|
|
|
|
* in tale forma il nistagmo parossistico posizionale è assente!
Tabella 1 Forme cliniche di BPPV
La forma più frequente è quella da canalolitiasi posteriore “tipica” che si riscontra in circa l’80% dei casi; le forme da canale laterale, nella più frequente variante geotropa e nella meno comune variante apogeotropa, è riscontrabile in circa il 15% dei casi; la rimante percentuale è coperta dalla forme rare: canalolitiasi anteriore, canalolitiasi posteriore apogeotropa (28) canalolitiasi laterale con nistagmo a direzione fissa (Vannucchi P., et al.,2011/12 29, 30). Non è ancora completamente determinata la forma definita come Type 2 BPPV (31).
Motivazioni fondamentalmente anatomiche possono giustificare la frequenza riportata: il canale posteriore ha la posizione più bassa, quello anteriore la più alta, mentre le forme rare sarebbero giustificabili, oltre che da un certo grado di casualità, da considerazioni anatomiche, quali alterazione di posizione dei canali o del loro orientamento spaziale, ovvero da alterazioni intraluminali (stenosi, cicatrici, ecc.).
Complicanze: caduta con rischio di ferirsi La diagnosi poggia su un’anamnesi precisa e sul riscontro di un nistagmo di posizionarnento
VPPB del canale semicircolare anteriore
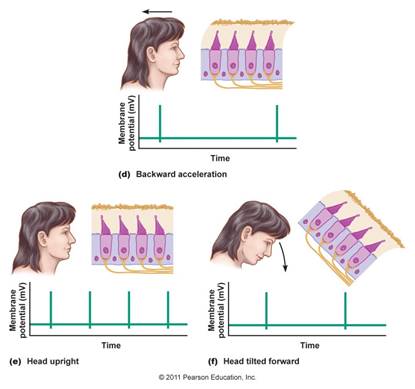
La VPPB del CSC anteriore corrisponde a un quadro clinico descritto più raramente, che può comparire in maniera transitoria dopo una manovra fisioterapica liberatoria di una canalolitiasi del CSC posteriore [16]. Sembra riscontrata più frequentemente in un contesto post-traumatico. La vertigine posizionale è anche transitoria, dopo una latenza di alcuni secondi, e compare al momento della rotazione della testa; inoltre, il paziente descrive, talvolta, una sensazione di instabilità in posizione eretta, che scompare in posizione supina. Clinicamente, la manovra di Dix e Hallpike sul lato non sintomatico scatena un nistagmo transitorio verticale verso il basso con una componente torsionale che si inverte in posizione seduta (Figura 4).
Diagnostica
Indispensabile:
Anamnesi approfondita: per es. trauma cranico,
intervento all’orecchio, neurite vestibolare
· Esame obiettivo ORL completo.
· Otomicroscopia: reperto normale.
· Esame della funzionalità uditiva: diapason, audiogramma (reperto normale) Dopo contusione labirintica/interventi all’orecchio eventuale disturbo uditi o dal lato colpito.
· Esame della funzionalità vestibolare: occhiali di Frenzel (ricerca del nistagmo spontaneo latente, di posizione e di posizionamento con manovre di Hallpike [vedi sotto]), riflessi vestibolo-spinali.
· Videoelettronistagmografia (VOG/ENG)
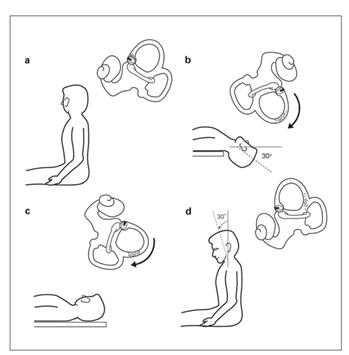
· Test di provocazione (manovra di Hallpike): Clinicamente, la manovra di Dix e Hallpike scatena un nistagmo rotatorio transitorio dopo una latenza di alcuni secondi, dal lato dell'orecchio leso: è esauribile (Figura 1). osservare il nistagmo di posizione con gli occhiali di Frenzel),
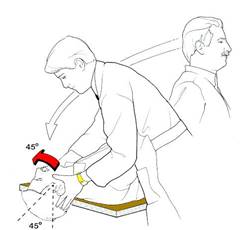
Fig.1 manovra di Dix e Hallpike
● Procedimento: il
paziente è posto prima in posizione seduta sul lettino da esame, viene
rapidamente disteso con la testa che sporge oltre il limite d piano di
appoggio. L’esaminatore ruota il capo in modo che un orecchio sia rivolto
verso il basso, Dopo alcuni secondi compare una vertigine della durata di
15-30 sec., accompagnata da una nistagmo rotatorio parossistico
● Valutazione: se ad essere colpito è l’orecchio sinistro, allora il nistagmo è in senso orario, se ad essere colpito è l’orecchio destro, allora il nistagmo è in senso antiorario, Quando il paziente si rimette in posizione seduta ricompare uno nuovo nistagmo orizzontale rotatorio, ma in misura ridotta ed in direzione opposta.
Il nistagmo della VPP del CSA del Canale Semicircolare Anteriore ([SA)
Il nistagmo da VPP del CSA compare in tutte le manovre con testa iperestesa e presenta le seguenti caratteristiche:
• La latenza è di solito breve (1-3 sec).
• Ho un andamento poco parossistico.
• La direzione è prevalentemente verticale in basso, con una componente rotatorio modesta e talora assente (quando presente, indica filato interessato).
• Ha una durata variabile, più spesso molto lunga e non si esaurisce completamente.
• L’inversione al ritorno del paziente in posizione seduta è spesso assente, piuttosto prosegue il nistagmo di tipo eccito tono.
• L’affaticabilità è relativamente scarsa.
• Si associa ad una scarsa ma fastidiosa sintomatologia vertiginosa.
Nelle posizioni con testa iperestesa, si verifica una corrente ampullifuga eccitatoria che provoca la comparsa di un nistagmo verticale down con modesta componente rotatoria oraria per l’interessamento del CSA sinistro ed antiorario per il coinvolgimento di quello destro.
· Attenzione: con esami ripetuti sia i segni obiettivi che la sintomatologia si riducono progressivamente (affaticamento da stimolazione),
·
Esame vestibolare calorico (di regola non evidenzia nulla di
patologico).
Utile in casi selezionati:
· Timpanometria, misura del riflesso dello stapedio.
· ABR: in caso di ipoacusia neurosensoriale, di assenza patologica del riflesso dello stapedio o di iporeflessia calorica monolaterale.
·
Consulto interdisciplinare: ad es. neurologo, ortopedico in caso
di quadro 5 clinico dubbio U
Diagnosi differenziale
· Un nistagrno di posizione può occasionalmente comparire anche in caso di malattie del SNC. In questo caso mancano però la latenza, l’affaticabilità e la grave sintomatologia soggettiva. Un nistagmo posizionale centrale dura fino a quando la posizione viene mantenuta Può essere verticale, rotatorio, pluridirezionale,
· Deficit vestibolare periferico monolaterale acuto.
· Sindrome da furto della succlavia.
· Insufficienza arteria basilare.
· Mal di testa, emicrania
· Labirintite
· Malattia di Meniere
· Sclerosi Multipla
· Ictus, emorragica
· Ictus, ischemica
· Lupus Eritematoso Sistemico
· Neuronite Vestibolare
Terapia
►Terapia medica:
• La terapia farmacologica non ha senso.
• Nota importante: le seguenti manovre non presentano rischi,
APPROFONDIMENTO
INTRODUZIONE
La Vertigine Parossistica Posizionale Benigna (VPPB) è la causa più comune di vertigine periferica ed è a causata da un disturbo labirintico meccanico.
E 'caratterizzata da crisi brevi e violente di filatura sensazione con esordio vivace e rapido vertigini diminuzione-parossistica. Ogni crisi di solito dura da 15 a 60 secondi ed è legato a testa cambiamenti di posizione rispetto al a gravità vertigine posizionale. Di solito ha un corso favorevole e quindi si definisce as'Benign ', tuttavia, ci sono molto varianti invalidanti di VPPB a causa del loro alto tasso di recidiva e la loro scarsa risposta alla terapia fisica, in modo tale che alcuni autori preferiscono omettere il termine benigna.
La BPPV può verificarsi a qualsiasi età, anche nei bambini, ma il suo picco di incidenza si verifica tra i 50 ei 60 anni di età. BPPV è raro nei bambini e nella nostra esperienza solo l'1% di BPPV visto in 1 anno riguarda la fascia di età pediatrica, cioè i pazienti di età compresa tra 3 a 14 anni(Carmona S, Asprella-Libonati G.,2011). La BPPV solito avviene spontaneamente, ma può essere associato a eventi scatenanti che causano il distacco otoconiale. Tale relazione causale si può ipotizzare con l’elevata probabilità, in caso di traumi cranici minori, testa che si verificano nel corso degli ultimi 24 a 72 ore (le lesioni interne, lesioni sportive, gli infortuni scolastici, cura dentale), mentre solo un rapporto possibile o probabile può essere assunta con una malattia virale o vascolare.
PERCHÉ la BPPV PROVOCA VERTIGINI?
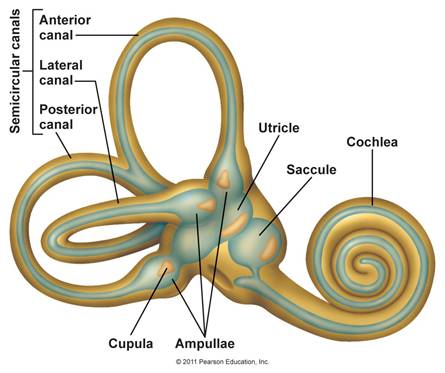
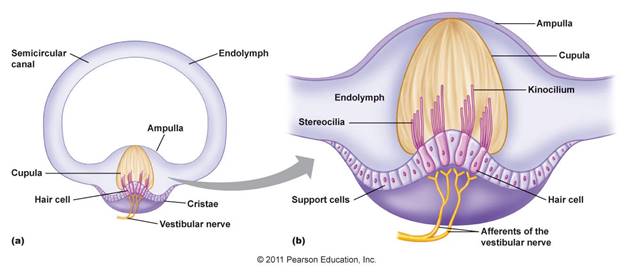
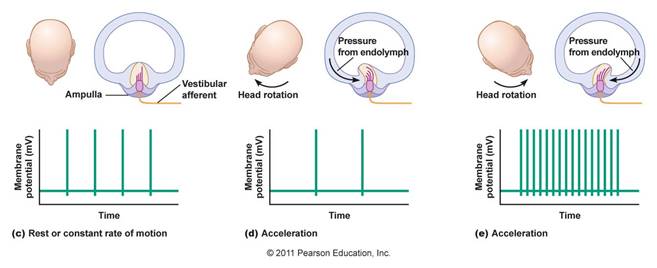
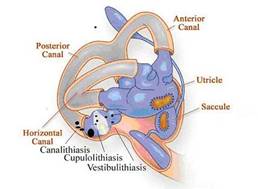 Gli organi
vestibolari in ciascun orecchio comprendono l’utricolo, il sacculo, ed i tre
canali semicircolari. I canali semicircolari registrano i movimenti di
rotazione nei 3 piani dello spazio, si trovano ad angolo retto tra loro e sono
riempiti con un fluido chiamato endolinfa. Quando la testa ruota, fluido
endolymphatic ritardo rispetto a causa dell'inerzia ed esercita pressione
contro la cupola, il recettore sensoriale alla base del canale. Il
recettore invia impulsi al cervello sul movimento della test
Gli organi
vestibolari in ciascun orecchio comprendono l’utricolo, il sacculo, ed i tre
canali semicircolari. I canali semicircolari registrano i movimenti di
rotazione nei 3 piani dello spazio, si trovano ad angolo retto tra loro e sono
riempiti con un fluido chiamato endolinfa. Quando la testa ruota, fluido
endolymphatic ritardo rispetto a causa dell'inerzia ed esercita pressione
contro la cupola, il recettore sensoriale alla base del canale. Il
recettore invia impulsi al cervello sul movimento della test
|
L'orecchio interno, oltre alla trasduzione del suono, rileva anche l'accelerazione del corpo e la posizione della testa rispetto al resto del corpo. Si noti, che l'accelerazione è un cambiamento nel moto di un corpo. Può essere sia un cambio di velocità (lineare) sia un cambiamento di direzione (rotazione). |
||||||||||||||||
|
Anatomia dell’ Apparato Vestibolare
|
Trasduzione Dell’ accelerazione lineare
|
|
|
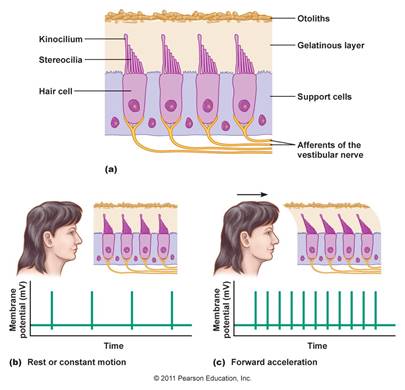
All'interno della utricolo e sacculo ci sono aree contenenti le cellule ciliate con le stereocilia incorporate in una massa gelatinosa. Sulla superficie della massa gelatinosa ci sono cristalli di carbonato di calcio chiamate otoliti. Durante le accelerazione lineari all'interno dell’utricolo e sacculo le cellule ciliate sono sottoposti allo stesso tipo di distorsione meccanica come descritto nella coclea e canali semicircolari. Queste cellule non solo rilevano l'accelerazione lineare ma forniscono informazioni sulla posizione relativa della testa nello spazio . |
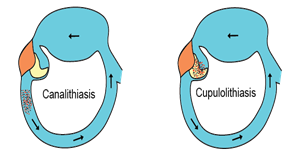
Fisiopatologia della BPPV: Nel labirinto della orecchio interno ,in particolare nell’utricolo e sacculo si trovano collezioni di cristalli di carbonato di calcio conosciuto come otoconi o otoliti. Nei pazienti con VPPB, gli otoconi si staccano dalla membrana otolitica dell utricolo e migrano nel tempo in uno dei canali semicircolari (il canale posteriore è IL più comunemente colpiti a causa della sua posizione anatomica)determinando la canalolitiasi o cupololitiasi, che è dovuta a un disturbo labirintico meccanico, la canalolitiasi è causata dalla presenza di detriti liberi otoconiali galleggianti (alcuni li chiamano i cristalli) all'interno del canale-semicircolare, la cupololitiasi da detriti otoconiali attaccati alla cupula ampollare che possono stimolare impropriamente il nervo vestibolare . Entrambe le condizioni precedenti trasformano la cupola ampollare del canale coinvolto, da un sensore di accelerazioni angolari, in un rilevatore di accelerazioni lineari, così i canali semicircolari interessati diventano sensibili alla gravità.
|
|
|
|
|
Figura 2: Deviazione della cupola a causa di uno flusso endolinfatico indotta da una resistenza idrodinamica delle particelle (A: Canalolithiasis) o un effetto gravitazionale diretta dei detriti otolitica (B: cupulolithiasis).
|
Secondo la teoria della canalolitiasi , (Hall et al., 1979), la Vertigine Parossistica Benigna (VPPB) è causata dai movimenti di gravità-dipendente dai conglomerato dei detriti otoconiali, particelle a densità elevata, che raccogliendosi nella endolinfa del canale semicircolare posteriore, sarebbero libere di muoversi sotto l’azione della forza di gravità andando a posizionarsi nella zona più declive del canale durante ogni movimento del capo Queste particelle di origine otoconiale o di altro tipo (coaguli, globuli bianchi etc.) non solo devono avere un’elevata densità ma devono anche avere dimensioni tali da potersi muovere nel lume canale, ostruendolo quasi completamente in modo da esercitare un effetto di pistone premente o aspirante in grado di provocare correnti endolinfatiche ampullipete o ampullifughe che possano deflettere la cupola a seconda dei movimenti del capo, in un senso o in un altro. Altre parti dell'organo vestibolare sono raramente colpiti, ed è principalmente il canale orizzontale che è affetto da questa forma atipica di BPPV. La Canalolitiasi del canale semicircolare superiore deve essere considerata un'anomalia perché il canale semicircolare superiore è il punto più alto dell'organo vestibolare e detriti normalmente non può raccogliere in questa posizione speciale.
La teoria della cupololitiasi venne introdotta in seguito agli stridi istologici eseguiti da Schucknecht (1969) che ipotizzò che i depositi basofili ritrovati a livello del CSP fossero otoconi distaccati dall’utricolo e che, posizionandosi sulla sua cupola, la rendessero sensibile alla gravità in seguito ad un movimento sul piano del canale.
un di otoconi gravita all'interno del canale a causa di movimenti della testa e così facendo spinte colonna endolymphatic. In questo modo, il bolo otoconiale, agendo come un pistone, provoca una resistenza idrodinamica sulla endolinfa, che devia la cupola ampollare, generando così un stimolo eccitatorio od uno inibitorio che provoca la vertigine parossistica (Epley JM.1995) .
Secondo la teoria della cupulolitiasi gli otoliti si attaccano alla cupola che diventando più pesante dell’ endolinfa circostante è sensibile alla gravità (cupula pesante). Nella nostra esperienza, cupulolithiasis è raro rispetto al canalolitiasi.
Epidemiologicamente, si può dire che la VPPB è la patologia periferica di più frequente riscontro nella pratica otoneurologica. In uno studio epidemiologico eseguito nell’area senese si rileva, infatti, un tasso di prevalenza annuale di 128 VPPB su 100.000 abitanti ed un tasso di incidenza annuale di 72 VPPB per 100.000 abitanti (Nuti e Pagnini, 1992). Questa patologia è prevalente nel sesso femminile con un rapporto, riscontrato anche da altri autori, di 2:1; l’età di insorgenza può essere variabile, anche se vi è una fascia di età, quella tra i 50 i 60 anni, nella quale vi è un picco di incidenza (Noti e Pagnini, 1992).
Come si diagnostica?
È importante rendersi conto che la diagnosi della causa di vertigini può essere più difficile. Dopo una storia completa e fisica, molti test possono essere necessari per differenziare i vari tipi di vertigini. Questi test vanno da esami del sangue per i test di funzionalità dell'orecchio interno. Tuttavia, la diagnosi di BPPV è relativamente facile. Quando BPPV viene attivato, si verifica un movimento involontario degli occhi chiamati nistagmo . Per fare la diagnosi, la testa del paziente viene posizionata in determinate posizioni ei movimenti oculari sono osservate su un monitor e / o registrato con un computer(VNG).
Che Cosa Provoca la Vertigine Parossistica Posizionale Benigna
Per la VPPB la sola causa che può essere detta certa è quella traumatica e, in letteratura, circa il 50% delle VPPB deve ancora essere classificata come idiopatica ,la causa di VPPB è spesso un mistero e i la causa non si trova mai. Non è chiaro il motivo per cui gli otoconi (cristalli) si spostano all'interno dell'orecchio interno. Può essere dovuto a traumi cranici minori o a causa di ripetitivi movimenti della testa (ad esempio, per il movimento su e giù della testa, che si verifica quando si lavora di fronte allo schermo di un computer o quando si pulisce o spolvera al disopra il livello della testa).
Altre cause possono comprendere le seguenti:
- infezioni virali, neurolabirintite virale
- infiammazione del nervo (neurite),
- una perdita improvvisa della funzione vestibolare monolaterale da causa vascolare
- complicanza della chirurgia dell'orecchio (più comune nelle persone anziane e le donne),
- effetti collaterali dei farmaci
Come si cura?
- Guardare e aspettare. (. La condizione può risolvere da solo dopo settimane, mesi o anni) Questo non è consigliato da quando il paziente deve sopportare inutilmente vertigine che altrimenti potrebbero essere facilmente trattata.
- Esercizi e Terapia fisica. Questo è anche generalmente non
raccomandato. Alcuni esercizi di equilibrio può essere
utile. Miglioramento avviene lentamente nel corso di sei mesi o
più. Gli esercizi si possono creare molto vertigini e nausea.
- " Il riposizionamento procedura canalith (CRP) ". Questa è una procedura non chirurgica ufficio in cui i cristalli offensivi sono riposizionati in un'area nella parte interna dell'orecchio dove non stimoleranno l'equilibrio nervoso. (Generalmente consigliata)
- Il " Manovra a 360° "viene
fatto con una sedia speciale che trasforma le persone a testa in giù. Si
utilizza lo stesso concetto di CRP standard.
- Chirurgia. Questo è di solito considerato solo se la persona è gravemente inabile, e tutti gli altri metodi sono state esaurite. A seconda di alcuni fattori, l'organo equilibrio può essere sia salvato o distrutto o parzialmente disattivato. Ci può essere il rischio di una perdita dell'udito con questa procedura.
Definizione di BPPV
Questa patologia rappresenta, a seconda degli autori, tra il 5% e il 40% delle diagnosi in visita specialistica. Secondo la letteratura, si tratta della causa più frequente di vertigini durante la vita, particolarmente tra il 50 e il 70 decennio.
La vertigine posizionale parossistica benigna (VPPB) può comparire nei postumi di un trauma cranico, con o senza frattura, e può interessare più CSC simultaneamente [Bertholon P., et al.,2005]. Può anche manifestarsi in seguito a meccanismi di accelerazione/decelerazione improvvisi unici o ripetuti, come il colpo di frusta, oppure nel quadro della pratica di uno sport come la mountain-bike [Vibert D., et al.,2007]. È osservata anche nei postumi di un deficit vestibolare brusco tipo neurite. La VPPB recidivante può, talvolta, rappresentare la prima manifestazione di una malattia di Ménière oppure comparire nella sua evoluzione.
Tuttavia, in un gran numero di casi, l'eziologia rimane sconosciuta. In questo gruppo di pazienti, l'incidenza delle VPPB è due volte maggiore nella donna che nell'uomo. La VPPB recidivante nella donna di più di 50 anni è spesso associata alla presenza di un'osteopenia o di un'osteoporosi. L'alterazione del metabolismo del calcio nel contesto della riduzione estrogenica provoca una riduzione della fissazione del calcio nell'osso e un aumento del suo riassorbimento. La disfunzione del metabolismo del calcio potrebbe influenzare gli organi otolitici in due modi:
• il difetto di integrazione del calcio nella struttura intrinseca degli otoliti e del loro mantenimento sulla macula utricolare potrebbe generare un distacco ripetuto di otoliti;
• l'aumento del calcio libero nell'endolinfa potrebbe rallentare o, anche, inibire la dissoluzione degli otoliti distaccati [Vibert D., et al.,2003].
La recente evidenziazione di variazioni ultrastrutturali a livello degli otoconi della macula utricolare, nel ratto femmina osteoporotico, tende a confermare l'impatto dei disturbi del metabolismo del calcio sugli organi otolitici [Vibert D., et al.,2008].
Clinicamente, la VPPB corrisponde a una vertigine provocata da un cambiamento di posizione della testa e questo secondo l'orientamento del (o dei) CSC interessato(i). È transitoria e si presenta con una latenza di alcuni secondi dopo la rotazione della testa. Il nistagmo osservato al momento della manovra provocativa deve corrispondere al CSC interessato. Secondo la letteratura, per ordine di frequenza, il CSC posteriore è colpito più spesso (90-95% dei casi), in misura minore il CSC orizzontale (10%) e, raramente, il CSC anteriore (1%). Più CSC possono essere lesi contemporaneamente. Queste lesioni multicanalari mono- o bilaterali sono riscontrate soprattutto nelle VPPB post-traumatiche [6].
Il carattere benigno della VPPB è attribuito al fatto che essa scompare, o spontaneamente o in seguito a una manovra liberatrice che corrisponde al CSC leso.
Le manovre di Semont e di Epley permettono di liberare il paziente dalle vertigini legate alla VPPB del CSC posteriore in circa l'80% dei casi dopo una sola manovra. Essa può dover essere ripetuta. La manovra di Lempert e la manovra «barbecue» sono liberatrici di una VPPB del CSC orizzontale.
La VPPB è caratterizzata da brevi e parossistiche crisi vertiginose oggettive causate dai movimenti della testa sul piano verticale e/o orizzontale. Le crisi sono ripetitive e si raggruppano generalmente in un periodo limitato di tempo (fase attiva) con tendenza a recidive dopo intervalli silenti di durata imprevedibile (fase inattiva). Può manifestarsi in qualsiasi età, ma è del tutto eccezionale nell’adolescenza diventando frequente negli adulti e negli anziani (Pagnini, 2002). la Definizione di vertigine parossistica posizionale benigna è complessa perché, come la nostra comprensione della sua fisiopatologia si è evoluto, così ha la sua definizione. Come più interesse è focalizzato sulla vertigine parossistica posizionale benigna, sono stati scoperti nuovi tipi di vertigine posizionale. Ciò che è stato in precedenza ammassati insieme come vertigine parossistica posizionale benigna è ora sottoclassificate sulla base del canale semicircolare incriminato (canale semicircolare posteriore vs laterale canale semicircolare). Questi gruppi sono divisi ulteriormente in canalitiasi e cupulolitiasi seconda fisiopatologia. Vertigine parossistica posizionale benigna è definita come una sensazione anomala di movimento che si manifesta da certe posizioni provocatorie critiche. Le posizioni provocatorie di solito innescano movimenti specifici degli occhi (per esempio, nistagmo). Il carattere e la direzione del nistagmo è specifico per la parte dell'orecchio interno colpita e la fisiopatologia sottostante.
Nel labirinto della interiore orecchio si trovano collezioni di cristalli di calcio conosciuto come otoconi o otoliti . Nei pazienti con VPPB, gli otoconi sono sloggiato dalla loro abituale posizione all'interno dell’ utricolo e migrano nel tempo in uno dei canali semicircolari (il canale posteriore è più comunemente colpiti a causa della sua posizione anatomica). Quando la testa è riorientata rispetto alla gravità, il movimento dipendente dalla gravità-dei detriti otoconiali più pesante (dette "cristalli dell’ orecchio") all'interno del canale semicircolare interessato provoca uno spostamento anormale (patologico) dei fluido endolinfatici e una sensazione risultante di vertigini . Questa condizione più comune è conosciuto come canalitiasi.
In rari casi, i cristalli stessi possono aderire cupola di un canale semicircolare rendendolo più pesante della endolinfa circostante. Su riorientamento della testa rispetto alla gravità, la cupola è appesantito dalle particelle dense inducendo una eccitazione immediata dei nervi afferenti dei canali semicircolari. Questa condizione è definita cupulolitiasi
Anche se qualche polemica esiste per quanto riguarda il 2 meccanismi fisiopatologici, canalitiasi e cupulolitiasi, si è d’accordo che le 2 entità in realtà coesistono e rappresentano diversi sottotipi di vertigine parossistica posizionale benigna. Tuttavia, la classica vertigine parossistica posizionale benigna è meglio spiegata dalla canalitiasi. Nella canalitiasi (letteralmente, pietre nel canale) le particelle risiedono nella porzione canalare dei canali semicircolari (in contrapposizione alla porzione ampollare). Questi densità sono considerati liberamente fluttuante e mobile, e di provocare vertigine esercitando una forza. Nella Cupulolitiasi (letteralmente, pietre nella Cupula), , i cristalli stessi possono aderire alla cupola un canale semicircolare rendendola più pesante dell’ endolinfa circostante. Nel riorientamento della testa rispetto alla gravità, la cupola è appesantita dalle particelle dense inducendo una eccitazione immediata e mantenuto dai nervi afferenti del canale semicircolare .Questa nervi afferentervi afferenti semicircolari di canale. d'altro canto, si riferisce alla densità aderenti alla cupola del ampollare crista. Particelle Cupulolith risiedono nella ampolla dei canali semicircolari e non sono liberi di fluttuare.
Classic vertigine parossistica posizionale benigna è la varietà più comune di vertigine parossistica posizionale benigna. Si tratta del canale semicircolare posteriore ed è caratterizzata dal seguente: nistagmo geotropico con il problema dell'orecchio verso il basso, prevalentemente rotatorio, fase veloce verso orecchio undermost, latenza (cioè pochi secondi), e durata limitata.
Per informazioni correlate, vedere l'articolo Medscape Reference capogiri, vertigini, e squilibrio
Classificazione della BPPV
§ La classificazione BPPV più utile per la pratica clinica si basa sul canale coinvolto.
§ Canale Semicircolare Posteriore (PSC) forma geotropa-apogeotropa
§ Canale Semicircolare Laterale (LSC) forma geotropa-apogeotropa
§ Canale Semicircolare Anteriore (ASC)
§ Multicanalare BPPV
§ Coinvolgimento simultaneo: BPPV Postraumatica
§ Nessun coinvolgimento simultaneo: conversione Canalare
Come diagnosticare la BPPV?
La diagnosi VPPB dovrebbe essere correlato al nistagmo evocato e non la manovra che suscita essa. Infatti, sia stimoli eccitatori che inibitori di ciascun canale semicircolare sono collegati a un nistagmo tipico, come ogni stimolo vestibolare attivato da ciascun deflessione ampollare cupola provoca la contrazione di una coppia di muscoli oculari estrinseci, generando così tipiche risposte movimento oculare di un nistagmo caratteristica . Pertanto, ci sono manovre suggerite per diagnosticare ogni singolo tipo di VPPB, ma il nistagmo patognomonico per un sottotipo di BPPV è a volte evocato esegue la manovra consigliata per diagnosticare un diverso sottotipo BPPV. Così è il nistagmo evocato e non il tipo di manovra eseguita, che ci permette di diagnosticare il canale semicircolare coinvolto. 1
BPPV del CSA
Anche se alcuni autori riportano tassi di incidenza più elevati, questa è la forma meno comune e di non agevole identificazione di BPPV, rappresentando solo l'1 e il 2% di tutti i casi VPPB nella nostra esperienza. Nonostante ciò, in letteratura, viene riportata un’incidenza estremamente variabile della VPPB del CSA: alcuni Autori indicano valori al di sotto del 2% (Honrubia et al, 1999; Korres et al, 2002), altri del 4% (Casani et al., 2012) fino a percentuali del 12% (Herdman et al, 1994), 17% (Lopez Escames et al., 2005) e 21% (Jackson et al., 2007), Il CSA proietta verso il retto superiore omolaterale e verso il muscolo obliquo inferiore controlaterale. Come tale, una litiasi del CSA dovrebbe produrre un nistagmo torsionale con una componente verticale che batte verso il basso, in contrasto con ciò che si verifica con il CSP, dove la componente verticale batte verso l’alto ( Jackson L et al.,2007; Lopez-Escamenez JA, et al 2006 8-10).
L’incidenza relativamente bassa di questa forma di canalolitiasi è legata alla posizione del CSA che si trova localizzata nella porzione più craniale dell’orecchio interno (Figura 1), rendendo così molto difficile la penetrazione al suo interno dei detriti che tenderebbero a cadere con maggiore facilità nel CSP.
Sia nella stazione eretta che in posizione supina l’ampolla del CSA si trova localizzata più in alto rispetto a quella del CSP e, sempre a soggetto supino, anche il braccio non ampollare del CSA si trova in posizione più elevata rispetto alla stessa porzione del CSP. Gli aspetti geometrici dell’orecchio interno fanno sì che il CSA si trovi in posizione self clearing, ovvero posizionato e strutturato in modo da permettere una fuoriuscita spontanea di eventuali detriti penetrati al suo interno; in effetti, potrebbe essere messa in discussione l’esistenza di una VPPB primitiva del CSA, essendo più verosimile l’ipotesi che l’ingresso del materiale otolitico in questo canale avvenga a seguito di una manovra di riposizionamento di una VPPB di una altro canale, in particolar modo del CSP (Herdman e Tusa, 1996).
Da un punto di vista fisiopatologico nel CSA una corrente ampullifuga produce uno stimolo eccitatorio da cui deriva la contrazione dei muscoli retto superiore ipsilaterale e obliquo inferiore controlaterale ed il conseguente rilasciamento dei muscoli retto inferiore ipsilaterale ed obliquo superiore controlaterale.
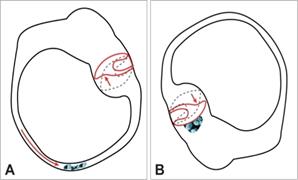
Ne risulta un movimento oculare prevalentemente verticale in alto nell’occhio ipsilaterale al CSA stimolato e prevalentemente rotatorio nell’occhio controlaterale, con una traiettoria oraria per stimolazione del CSA destro ed antioraria per stimolazione del CSA sinistro (fase lenta del nistagmo). Pertanto il nistagmo da eccitazione del CSA si presenta come verticale rotatorio, con fase rapida della componente lineare diretta in basso e fase rapida della componente rotatoria diretta in senso antiorario per stimolazione del CSA destro ed in senso orario per stimolazione del CSA sinistro (Figura 2). Su queste basi una corretta valutazione della componente torsionale (che appare diretta verso l’orecchio patologico) permette di stabilire il lato affetto dalla litiasi.
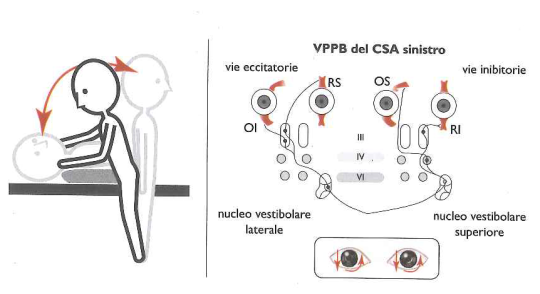
Figura . 2 - Esempio di VPPB del CSA sinistro La manovra di Dix Hallpike destra induce l’attivazione del retto superiore (RS) ipsi e dell’obliquo inferiore (01) contro e l’inibizione del retto inferiore (RI) ipsi e Obliquo Superiore (OS) ipsi, da cui deriva il nistagmo torsionale battente in basso
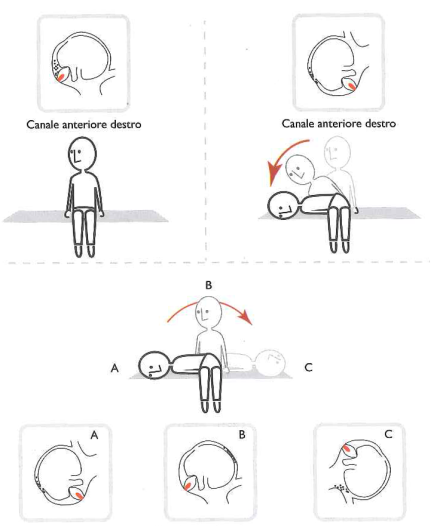
Nella canalolitiasi dei CSA un’eccitazione di questo canale può essere indotta da una corrente endolinfatica ampullifuga causata da detriti che si muovono sotto la spinta gravitazionale da cui deriva un nistagmo posizionale battente in basso con componente rotatoria diretta verso il lato colpito (oraria in caso di interessamento del CSA di sinistra, antioraria per litiasi del canale semicircolare anteriore destro (Figura 3) (Lopez-Escarnes et al., 2006; Korres et al., 2008; Casani et aL, 2012).
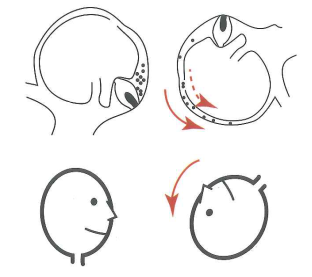
Figura 3 - Nella litiasi del CSA passando dalla posizione seduta (A) alla posizione di Rose (B. head hanging position) lo spostamento degli otoliti induce una deflessione ampullifuga (eccitatoria) della cupula.
Tuttavia la componente torsionale, spesso non appare in maniera chiara, di conseguenza il nistagmo della VPPB del CSA si presenterà esclusivamente come nistagmo posizionale battente in basso (positional downbeat nystagmus, pDBny) (Bertholon et al., 2002; Lo per-Escarnes et al., 2006; Korres et al., 2010; Casani et al., 2012), rendendo molto complessa l’identificazione del lato patologico. Quando la componente torsionale è invece ben evidenziabile, essa può manifestarsi in direzione apogeotropa (nei casi in cui l’orecchio colpito sia posto più in alto nella manovra di posizionamento) o in direzione geotropa (orecchio colpito più in basso) (Korres et al., 2008). D’altro canto la presenza di un pDBny potrebbe essere indicativo di un coinvolgimento dei SNC: per questo motivo, in assenza di segni cimici o oculografici che orientino verso una patologia del SNC (e in presenza di una sintomatologia di vertigine posizionale), è necessario tenere in considerazione una possibile diagnosi di VPPB del CSA.
Riguardo le modalità di evocazione del nistagmo posizionale da VPPB del CSA, non esiste un unico posizionamento scatenante, in quanto il nistagmo può anche essere indotto sia da manovre che posizionano l’orecchio patologico in alto (Honrubia et al,, 1999; Kin et al., 2005) o in basso (Bertholon et al., 2002), ma anche da entrambi i posizionamenti secondo Dix-Hallpike (Korres et al,, 2010) ed infine (con elevata frequenza) esclusivamente in posizione di Rose (head-hanging position) (Lopez-Escames et al., 2006; Casani et al., 2012).
In effetti, alcuni pazienti affetti da VPPB riferiscono la comparsa di una sintomatologia vertiginosa posizionale solo nei movimenti di iperestensione della testa e non nei movimenti laterali. Per questo motivo, appare opportuno che, nell’esame otoneurologico, nel sospetto di una VPPB del CSA, venga sempre eseguita la ricerca del nistagmo in posizione di Rose. La comparsa del nistagmo da VPPB del CSA (con o senza componente torsionale) esclusivamente nella posizione di Rose è un fenomeno piuttosto frequente (Casani et al., 2012) che può derivare dal fatto che il CSA è molto più vicino al piano sagittale rispetto al CSP(Figura 4); pertanto per mobilizzare il materiale otolitico presente nel CSA, i movimenti sul piano verticale appaiono molto più efficaci rispetto ai movimenti rotatori.
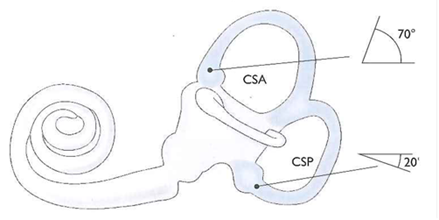
FIG 4 - Labirinto di sinistra visto di lato e ruotato all’indietro in modo da riprodurre l’esatta posizione durante la stazione eretta. Il CSA ed il CSP formano rispettivamente un angolo di 70 e 200 rispetto al piano orizzontale.
Inoltre nelle manovre di Dix-Hallpike la rotazione della testa verso un lato di 450 impedisce di ottenere una marcata iperestensione, all’opposto di quanto è possibile con la head-hanging position (Bertholon et al., 2002).
La possibilità di evocare un pDBnv con entrambe le posizioni di Dx—Hallpike può essere cosi giustificata: supponendo che il lato patologico sia il sinistro, eseguendo il test a destra, il movimentò si sviluppa sul piano del canale interessato dalla litiasi, determinando in tal modo un flusso ampullifugo che causa il pDBnv (Figura SA). Se invece viene eseguita la manovra a sinistra (con l’orecchio patologico rivolto in basso). la testa ruota ortogonalmente al piano del canale (Figura SB). Solo du movimento otolitico causando un flusso ampullifugo endolinfatico. Quest’ultimo movimento endolinfatico è indubbiamente minore rispetto al precedente rendendo possibile (almeno teoricamente) l’identificazione del lato patologico che sarebbe quello che evoca il nistagmo di maggiore intensità.
FIG. 5 - Il nistagmo posizionale della VPPB del CSA può essere provocato da entrambe le manovre di Dix-Hallpike Prendendo il CSA sinistro come lato affetto, il posizionamento a destra provocherà un flusso ampullifugo più intenso dato che il CSA destro viene spostato lungo un piano sagittale (A); il posizionamento a sinistra induce un movimento dei frammenti solo durante la rotazione del capo a 450, perché il CSA viene posto ortogonalmente al piano sagittale (B).
La variabilità delle manovre di posizionamento che possono scatenare il nistagmo nella VPPB del CSA può dipendere da elementi diffe tenti:
— la posizione anatomica del CSA, che può presentare una diversa angolazione, in relazione al piano sagittale;
— la presenza di aree di restringimento del canale, che possono bloccare il materiale otolitico in posizioni più o meno vicine all’ampolla;
— il grado di estensione che può essere raggiunta dalla testa del paziente nel corso delle manovre di posizionamento.
In base a quanto descritto e sulla scorta di esperienze cliniche (Giannoni 2002; Casani et aL, 2012) possiamo così riassumere le caratteristiche del nistagmo da VPPB del CSA:
— il nistagmo della VPPB del CSA è posizionale battente verso il basso e risulta associato a una componente torsionale solo in un numero imitato di casi;
— la latenza risulta essere minore se confrontata alla VPPB del CSP con una media di 2 secondi;
— la durata è molto variabile (dai 4 secondi a più di I minuto).
— l’aspetto parossistico non è sempre evidente; infatti, in circa la metà dei casi è simil-parossistico con una breve fase iniziale in crescendo per poi declinare lentamente;
— la faticabilità non è così costante come per la VPPB del CSP; essa è stata evidenziata chiaramente solo in circa 1/.3 dei casi.
Insieme all’assenza del parossismo, quest’ultimo aspetto può essere giustificato dalla mancanza di dispersione degli otoliti. Se, come abbiamo ipotizzato, il coinvolgimento del CSA è supportato dalla presenza di stenosi, il frammento potrebbe rimanere “intrappolato” in quei tratti più stretti del canale, prevenendone così la dispersione.
Come abbiamo già osservato, la presenza di una componente torsionale è considerata di fondamentale importanza nel rilevamento del lato danneggiato. Tuttavia la sua assenza è stata ampiamente documentata in letteratura, ed è stato ipotizzato che la causa possa essere dovuta ad una differente angolazione che il piano sagittale forma con i 2 canali verticali (41° per CSA, 56° per CSP) (Bertholon et al., 2002). Un’altra spiegazione potrebbe essere trovata nel fatto che il guadagno del VOR, in risposta a rotazioni del capo ad alta frequenza sul piano torsionale, è minore che rispetto a ciò che accade per i movimenti sul piano puramente verticale ed orizzontale (Aw et al., 2005).
Per tutti questi motivi il quadro obiettivo di una VPPB del CSA non è facilmente individuabile, così come il lato colpito. Naturalmente la comparsa di una componente rotatoria opposta a quella che ci dovremmo aspettare per una CSP-VPPB deve far sospettare un coinvolgimento del CSA controlaterale. In questi casi la CSA-VPPB appare indistinguibile da una CSP-VPPB controlaterale. L’Unica differenza dovrebbe basarsi (ma ciò non sempre si verifica) sul fatto che il nistagmo al ritorno in posizione seduta potrebbe risultare più evidente in quanto derivato da uno stimolo eccitatorio. Non va neppure dimenticato che un piccolo nistagmo downbeating con componente torsionale si può ritrovare in casi di VPPB del CSP in via di risoluzione oppure può essere visualizzato al controllo dopo manovra liberatoria per debris nel braccio comune o nel braccio non ampollare ma vicino alla crus comune.
Infine il quadro nistagmico sopra descritto potrebbe essere anche riconducibile alla variante apogeotropa della VPPB del CSP controlaterale, come ampiamente descritto nel capitolo 3.2.1.
Possiamo affermare che lo studio della litiasi del CSA ha profondamente modificato l’approccio al paziente con pDBNy indicandone in molti casi l’origine periferica (Cambi et al., 2013). D’altro canto, visto che la posizione di Rose è spesso l’unica scatenante una VPPB del CSA, è indubbiamente indicata l’esecuzione di una “head hanging position” in un soggetto con anamnesi suggestiva per patologia posizionale periferica nel quale i posizionamenti tradizionali non abbiano evidenziato nessun nistagmo.
La componente torsionale sarà diretta verso l’orecchio colpito: una valutazione corretta di questo quadro nistagmico è il miglior modo di stabilire il lato danneggiato (Korres S, et al 2008/10 11,12).
Ad ogni modo, la componente torsionale, spesso non appare in maniera chiara, e così il nistagmo della VPPB-CSA si presenta esclusivamente verticale in basso (Lopez-Escamenez JA, et al 2006 13. Bertholon P et al. 2002;Ogawa et al 2009 10,13,14)
Tuttavia, un nistagmo posizionale downbeating (pDBny) potrebbe essere indicativo di un coinvolgimento del sistema nervoso centrale (SNC) (15): per questo motivo, in assenza di segni clinici o oculografici che orientino verso una patologia del SNC e in presenza di una sintomatologia di vertigine posizionale, è necessario tenere in considerazione una possibile diagnosi di VPPB-CSA. Sebbene alcuni autori considerino la VPPB-CSA il risultato transitorio del passaggio canalare” che si verifica nel corso del trattamento di altre forme più comuni di VPPB (16,17), sono stati anche riportati casi refrattari che richiedono trattamenti specifici.
Il paziente di solito sperimenta la sua / suo ASC attacco VPPB mentre si muove la testa sul piano sagittale. Il paziente soffre di un nuovo attacco ogni volta che flette o si estende alla testa mentre in posizione verticale, o anche ruotando verso l'orecchio colpito mentre supina. Vertigo non è generalmente violenta ed è associato a capogiri quando si cammina.
ASC BPPV è più frequente in VPPB post-traumatico con il coinvolgimento del canale multiplo.
Fisiopatologia
Canalolithiasis : libero flottante detriti all'interno del canale semicircolare anteriore rendono la sua cupola sensibili alle accelerazioni lineari, cioè Gravity e accelerazioni provocate da movimenti della testa vivaci sullo stesso piano della ASC coinvolti.
Diagnosi BPPV CSA
La diagnosi viene eseguita identificando BPPV CSA l'ASC VPPB canalolithiasis nistagmo. Si è evocata da un ampullofugal, flusso in tal modo eccitatorio dei detriti causati da test di posizionamento. ASC BPPV nistagmo fornisce una breve fase con una componente torsionale geotropiche, che è in senso antiorario per ASC destra e in senso orario per ASC sinistra. La componente verticale è sempre verso il basso batte. In realtà, spesso il componente torsionale non è ben evidente e ASC nistagmo appare raramente come uno vero parossistica.
Test diagnostici
Test per il nistagmo spontaneo e per il nistagmo posizionale (supine roll test, test di Dix-Hallpike, posizione di Rose)Il test diagnostico per la VPPB del CSA è la manovra di Dix-Hallpike (DH). Quando questa manovra viene eseguita su un lato del CSA lato opposto è selezionata, ASC cioè controlli DH right, controlli DH sinistra e destra ASC.
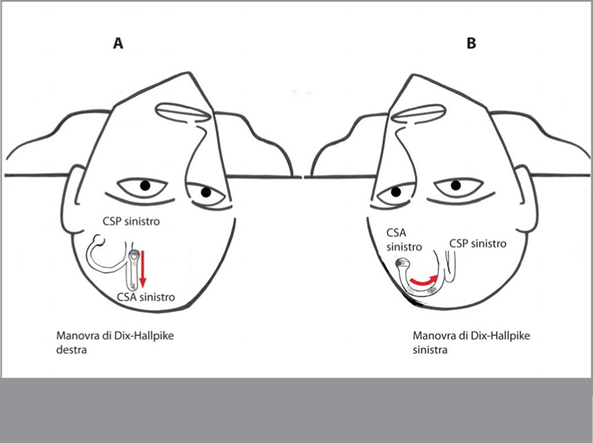
Figura 2. Il nistagmo posizionale della vertigine parossistica posizionale benigna – canale semicircolare anteriore (SC-VPPB) può essere provocato da entrambe le manovre di Dix-Hallpike (D-H). Prendendo il CSA sinistro come lato affetto, il posizionamento D-H a destra provocherà un flusso ampullifugo più intenso dato che il CSA destro viene spostato lungo un piano sagittale (a); il posizionamento D-H a sinistra induce un movimento dei frammenti solo durante la rotazione del capo a 45°, perché il CSA viene posto ortogonalmente al piano sagittale (b). Legenda: CSA, canale semicircolare anteriore; CSP, canale semicircolare posteriore.
|
|
Manovra di Dix-Hallpike per la diagnosi sia della VPPB del canale semicircolare posteriore nonché della BPPB del canale semicircolare anteriore controlaterale. Varianti della manovra di Dix-Hallpike possono essere utilizzate per trattare anche VPPB del canale semicircolare anteriore (vedi sotto). I criteri (sfusi) convenzionali per VPPB del CSA- sono una supina posizioni innescato DBN, con o senza torsione. |
La diagnosi della BPPV del CSA a volte non è facile da fare, come il coinvolgimento del CSA di un lato può mostrare un nistagmo provocato da un bilaterale Dix-Hallpike e posizionamento testa appesa dritto troppo.
La diagnosi differenziale va fatta con altre varianti di canalolitiasi ed in particolare con la variante apogeotropa della BPPV del CSP.
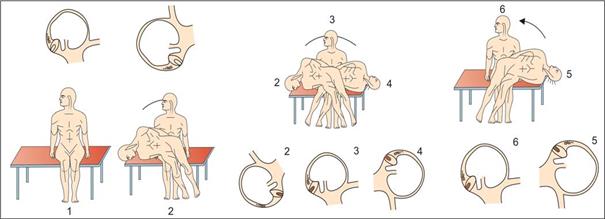
Fig. 20: VPPB del CSA , manovra Vannucchi per UNA VPPB del CSA destra : Il paziente si siede sul bordo letto esame con le le gambe penzoloni, (1) la testa del paziente viene ruotato di 45° verso il lato colpito, (2) il paziente è rapidamente portato giù raggiungendo il letto a faccia in giù, (3) quindi, raggiungendo il letto con un unico movimento la faccia viene diretta in su , (4) il paziente viene rapidamente inclinato verso il lato opposto, senza fermarsi in mezzo 5-6 ,infine il paziente viene posizionato in posizione seduta
Il criterio per la diagnosi di VPPB-CSA include pDBny verticale con una componente torsionale diretta verso l’orecchio colpito. La componente torsionale può manifestarsi in una direzione apogeotropa (nei casi in cui l’orecchio colpito è più in alto) o direzione geotropa (orecchio colpito più in basso) (Korres S, et al.,2008).
Il nistagmo posizionale da VPPB-CSA può manifestarsi sia quando l’orecchio colpito è più in alto (Honrubia V., et al.,1999; Kim YK, et al., 2005) o rivolto verso il basso (Bertholon P., et al.,2002; Crevits L.,2004), ma può anche essere indotto dalle manovre D-H sinistra e destra e può essere presente in posizione di Rose (Jackson L et al.,2007; Lopez-Escamenez JA, et al 2006 12. Korres S, et al 2010,10,12). Nella nostra esperienza, il pDBny è stato rilevato in posizione di Rose in ben 8 su 18 pazienti.
Nella nostra casistica, il pDBny è stato evocato in 4 pazienti utilizzando le manovre di posizionamento D-H sia a destra che sinistra. In questi casi, può essere estremamente difficile identificare il lato colpito. Supponendo che il lato patologico sia il sinistro, eseguendo un test D-H a destra, il movimento si sviluppa sul piano del canale interessato dalla litiasi, determinando in tal modo un flusso ampullifugo che causa il pDBny (Figura 2a). Se invece viene eseguita un manovra D-H a sinistra (con l’orecchio danneggiato rivolto in basso), il capo ruota ortogonalmente al piano del canale (Figura 2b). Solo durante una rotazione del capo a 45° si verifica il movimento sul piano del canale, e le forze gravitazionali possono indurre un movimento otolitico causando un flusso ampullifugo endolinfatico (Lopez-Escamenez JA, et al 2006 12. Korres S, et al 10,12).
La variabilità delle manovre di posizionamento che possono scatenare il nistagmo nella VPPB-CSA può dipendere da elementi differenti:
· la posizione anatomica del CSA, che può presentare una diversa angolazione, in relazione al piano sagittale;
· la presenza di aree di restringimento del canale, che possono bloccare il materiale otolitico in posizioni più o meno vicine all’ampolla;
· il grado di estensione che può essere raggiunta dalla testa del paziente quando si eseguono le manovre di posizionamento.
L’analisi delle caratteristiche del pDBny osservate nei pazienti studiati ci ha consentito di indicare i seguenti aspetti:
· Il nistagmo in VPPB-CSA è posizionale e batte verso il basso e risulta associato a una componente torsionale solo in un numero limitato di casi (6 su 18 casi).
· La latenza risulta essere minore se confrontata al CSP-VPPB con una media di 2 secondi rispetto ai 2-15 secondi dell’altro.
· La durata è molto variabile (dai 4 secondi a più di 1 minuto).
· L’aspetto parossistico non è sempre evidente; infatti, nel 61%
ei casi è semi-parossistico e consiste di una breve fase iniziale di aumento, che poi declina lentamente.
· La faticabilità non è così costante come con il CSP-VPPB; essa è stata evidenziata chiaramente nel 33% dei casi.
Insieme all’assenza del parossismo, quest’ultimo aspetto può essere giustificato dalla mancanza di dispersione degli otoliti. Se, come abbiamo ipotizzato, il coinvolgimento del CSA è supportato dalla presenza di stenosi, il frammento potrebbe rimanere “intrappolato” in quei tratti più stretti del canale, prevenendone così la dispersione.
Come abbiamo già osservato, la presenza di una componente torsionale è considerata di fondamentale importanza nel rilevamento del lato danneggiato. Tuttavia è stata ampiamente riportata in letteratura l’assenza di una componente torsionale nel caso di VPPB-CSA (10, Bertholon P, et al.,2002 13;,22,24) ed è stato ipotizzato che la causa possa essere dovuta ad una differente angolazione che il piano sagittale forma con i 2 canali verticali (41° per CSA, 56° per CSP) (Bertholon P, et al.,2002 13). Un’altra spiegazione potrebbe essere trovata nel fatto che il guadagno del riflesso vestibolo-oculomotore (VOR), in risposta a rotazioni del capo ad alta frequenza sul piano torsionale, è minore che rispetto a ciò cha accade per i movimenti sul piano puramente verticale ed orizzontale (Aw ST, et al.,1996/2005; 25,26).
Nei nostri casi, è emersa l’assenza di una componente torsionale ben riscontrata in 12 casi su 18.
A questo proposito è utile ripetere test diagnostici più volte, ingrandendo gli occhi da doppie telecamere VNS, uno per ciascun occhio. La diagnosi ASC BPPV è confermata quando il nistagmo downbeating posizionale, con o senza un componente torsionale, recupera completamente dopo manovre terapeutiche.
Trattamento della VPPB del CSA
La posizione del CSA è diametralmente opposta a quella del CSP con un nistagmo simile per evocazione e caratteristiche, ma di direzione opposta: per questo motivo anche le manovre liberatorie effettuate per il CSP dovrebbero, nel caso del CSA, rispettare questa geometria. Numerosi studi sul trattamento fisico della VPPB del CSA trattano di manovre che non sono altro che “varianti” di quelle utilizzate per il CSP.
Molto spesso la VPPB-CSA può essere considerata una forma indotta da un canal swicth, ovvero da un passaggio di materiale basofllo libero da un canale all’altro, conseguente di solito ad una CRP eseguita per una VPPB che colpisce gli altri canali. In questi casi, può essere ipotizzato che il materiale otolitico possa penetrare nella crus comune o nel braccio non ampollare del CSA (Figura 6).
Il frammento potrebbe essere dislocato in basso nella porzione non ampollare del CSP (variante apogeotropa della VPPB del CSP), così il test di posizionamento potrebbe produrre un nistagmo scatenato da una stimolazione ampullipeta nel CSP, che è indistinguibile dal nistagmo provocato da una VPPB del CSA del lato opposto. Per questo motivo, i frammenti potrebbero essere eliminati in virtù della semplice esecuzione dei test posizionali (Ogawa et al., 2009).
I casi più refrattari di VPPB-CSA potrebbero quindi essere quelli in cui il materiale otolitico si trova vicino alla cupola del CSA, inducendo così una cupololitiasi che richiede un trattamento che utilizzi manovre specifiche.
Negli ultimi anni sono state proposte numerose tecniche per il trattamento di questa forma di vertigine, alcune basate su varianti della manovra di riposizionamento di Epley:
• Manovra di Epley “invertita” (Honrubia et al, 1999;Korres et al, 2002; Nakayamaha ed Epley 2005;Prokopakis et al, 2005)
• Tecnica di Kim (Kim et al.,2005)
• Tecnica di Rahko (Rahko, 2002)
• Manovra di Semont modificata (Vannucchi et al, 2003)
• tecnica di Posizionamento coatto di Crevits e simili (Crevits, 2004; Kim et al, 2005)
• Manovra di riposizionamento automatizzata (Nakayama e Epley, 2005)
• tecnica di Posizionamento coatto e sue varianti Manovra di Yacovino (Yacovino et al 2009)
• Tecniche di dispersione (Brandt e Daroff, 1980)
La posizione del CSA di un lato è diametralmente opposta a quella del CSP controlaterale. Cominciando da questa premessa, è stata proposta una versione “inversa” della manovra di Epley, che consiste semplicemente nell’eseguire una procedura di riposizionamento degli otoliti (CRP), iniziando dal lato sano (4,18).
Manovra di Epley invertita(Honrubia et al 1999; Epley 2001; Nakayamaha et Epley 2005;Kim et al 2005)
Nel 1999 Honrubia e collaboratori propongono una manovra detta “Epley invertita” che consiste nel far assumere al paziente la posizione di Dix-Hallpike sul lato non affetto (invece che su quello patologico come nel caso di una VPPB del CSP); successivamente la testa del paziente, come nella classica manovra di Epley, viene ruotata lentamente verso il lato patologico fino al raggiungimento della posizione di Dix-Hallpike opposta. Il paziente viene quindi fatto ruotare sul fianco patologico con ulteriore rotazione della testa di 90° verso il basso. Dopo qualche secondo il paziente è riportato in posizione seduta permettendo così al materiale otolitico di fuoriuscire dal canale. Nell’unica casistica relativa al trattamento con manovra di Epley della canalolitiasi del CSA viene riportato un successo terapeutico nel 100% dei casi con un numero medio di manovre eseguite di 1.32 contro un 1.49 relativo al CSP (Lopez-Escamcs et al., 2000).
Lo stesso Epley, in collaborazione con Nakayamaha (2005), ha proposto una manovra di riposizionarnento automatizzata; in analogia con il trattamento delle canalolitiasi del CSL, viene eseguito un movimento rotatorio in avanti di 360° tipo barbecue, ma sul piano verticale con la testa ruotata di 45° verso il lato sano. Il limite di questa tecnica è legato alla necessità di possedere una sedia multiassiale servoassistita (per di piò collegata ad una telecamera a raggi infrarossi) che permetta l’esecuzione di un movimento così complesso.
Anche la manovra di Kim può essere considerata una variante della manovra di Epley pci la canalolitiasi del CSA. Il paziente dalla posizione seduta con le gambe sul lettino, dopo aver ruotato la testa di 45° verso il lato sano (Figura 7A), viene portato in posizione di Dix-Hallpike che viene mantenuta per due minuti (Figura 7B). A questo punto la testa del paziente viene sollevata fino alla posizione supina mantenendo la rotazione verso il lato affetto di 45° (Figura 7c). Questa posizione viene mantenuta per un minuto dopodiché il soggetto viene riportato in posizione seduta con il mento piegato verso il basso di 30° (Figura 7D),
Con questa tecnica gli Autori i riportano una percentuale di successo pali al 96,7°c relativa a 30 casi dei quali il 60°c presenta a tuttavia un coinvolgimento combinato (SA-CSP, Rispetto alla mano ia di Eplev inverrira, la manovra di Kim sembra favorire una migliore possibilità di migrazione degli otoliti in quanto permette di mantenere il CSA su un piano frontale prima attraverso la rotazione della testa di 45° erso il lato sano, poi, a paziente supino, estendendo la testa di 30° ed infine, a paziente seduto, inclinando il mento in avanti di 30° (J—1etleì; 2007).
Quella proposta da Jackson et al. è una modifica di questa manovra, e ha riscontrato un successo terapeutico nel 100% dei casi. Sono state descritte ulteriori modifiche della manovra “inversa” di Epley (19,20).
Manovra di Kim
La testa del paziente viene ruotata di 45° verso il lato sano e 30° al di sotto del piano orizzontale, come nel test di Dix-Hallpike. Dopo 30 secondi si porta la testa del paziente in posizione supina e la testa è ruotata di 45° per un minuto. Infine il paziente viene portato in posizione seduta e la testa è abbassata in avanti di 30°.
Anche la manovra di Kim può essere considerata una variante della manovra di Epley per la canalolitiasi del CSA. Il paziente dalla posizione seduta con le gambe sul lettino, dopo aver ruotato la testa di 45° verso il lato sano (Figura 7A), viene portato in posizione di Dix-Hallpike che viene mantenuta per due minuti (Figura 7B) [La loro manovra modificato è essenzialmente solo un profondo Dix-Hallpike]. A questo punto la testa del paziente viene sollevata fino alla posizione supina mantenendo la rotazione verso il lato affetto di 45° (Figura 7c). Questa posizione viene mantenuta per un minuto dopodiché il soggetto viene riportato in posizione seduta con il mento piegato verso il basso di 30° (Figura 7D),
Con questa tecnica gli Autori riportano una percentuale di successo pali al 96,7°c relativa a 30 casi dei quali il 60°c presenta a tuttavia un coinvolgimento) combinato (SA-CSP, Rispetto alla manovra di Epley invertita, la manovra di Kim sembra favorire una migliore possibilità di migrazione degli otoliti in quanto permette di mantenere il CSA su un piano frontale prima attraverso la rotazione della testa di 45° verso il lato sano, poi, a paziente supino, estendendo la testa di 30° ed infine, a paziente seduto, inclinando il mento in avanti di 30° (Hetzler DG; 2007).
Trattamento per AC VPPB come proposto da Kim e colleghi (2005). Nella posizione 'b', la testa è girata di 45 gradi verso il lato sintomatico. Notare che le illustrazioni dei canali del articolo Kim (vedi sopra) non sono anatomicamente corrette.
Manovra di Rahko (2002)
Suggerisce una manovra simile alla manovra Gufoni per il canale laterale Questa tecnica prevede il posizionamento del paziente sul fianco sano per poi effettuare una rotazione della testa verso il basso di 45°; successivamente la testa viene riportata in asse con il corpo per essere ruotata verso l’alto di 45°, posi7ione che iene mantenuta per 30 secondi. Il pa7iente iene infine riportato in posizione seduta dove staziona per 3 minuti, Con questa metodica, eseguita su 57 pazienti affetti da canalolitiasi del CSA, è stata ottenuta una risoluzione della sintomatologia nel 93° dei casi,
Manovra di Semont modificata
Questa tecnica prende spunto dalla classica manovra di Semont che lo stesso Autore ha modificato che adattarla ai casi di coinvolgimento del CSA (Semont, 2002),
Semont ritiene che nella canalolitiasi del CSA si possa evidenziare un nistagmo spontanei) dovuto ai detriti che provocano una stimolazione persistente di tipo ampullifugo della cupola del CSA, Pci questo moti\ o il paziente iene posizionato in Dix-Hallpike in modo da ottenere l’inversione deI nistagmo spontaneo. Prima che il nistagmo cessi il paziente viene riportato in posizione seduta con testa mantenuta prima in iperestensione e poi (al momento in cui la posizione seduta viene raggiunta) in posizione verticale. Secondo Semont quest’ultimo movimento della testa provoca un flusso endolinfatico che dovrebbe favorire la migrazione del materiale otolitico verso la crus comune.
Vannucchi (2003) ha preso spunto dalle osservazioni di Semont trascurando giustamente tutta la parte relativa al nistagmo spontaneo, ed introducendo alcune varianti. Nel caso di una canalolitiasi del CSA di destra, la testa del paziente viene ruotata di 45° verso il lato patologico (anziché verso quello sano come avverrebbe per una analoga forma del CSP) (Figura 8A); in questo modo il CSA destro viene a trovarsi sui piano frontale.
Il paziente viene poi fatto posizionare sul lato affetto con la testa rivolta in basso (Figura 8B); dopo 2 minuti viene effettuato un movimento di 1800 sui lato opposto senza modificare la posizione della testa, il tutto lentamente per non creare una corrente endolinfatica ampullipeta eccessivamente forte che respingerebbe gli otoliti in zona periampollare. Dopo 2 minuti il paziente viene riportato in posizione seduta, mantenendo la testa inclinata sul lato sano e riportandola sul piano verticale con un movimento rapido durante il quale potrebbe essere possibile evidenziare la comparsa di un nistagmo liberatorio (Figura 8c).
FiaLJF 8 - La manovra di Semont modificata da Vannucchi per la VPPB del CSA.
tecnica di Posizionamento coatto di Crevits e simili (Crevits, 2004; Kim et al, 2005)
Tecnica di Crevits
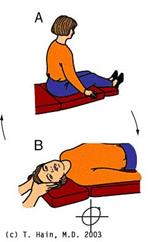
Nel 2004 Crevits propone la Prolonged Forced Position Procedure, una manovra liberatoria per quelle forme di canalolitiasi anteriori refrattarie ad ogni altro trattamento fisico e dove risulti difficile determinare il lato della lesione. Il razionale è lo stesso della posizione coatta proposta da Vannucchi per il trattamento della VPPB del CSL. Il paziente, seduto con le gambe sul lettino, viene rapidamente portato in Head Hanging Position (ovvero in posizione di Rose con la testa iperestesa
di 60° sotto la linea orizzontale) e mantenuto in tale posizione per 30 minuti circa. A questo punto la testa viene portata rapidamente il più possibile in avanti a paziente ancora supino e si procede al suo fissaggio con un sistema carrucolare che la tiene sospesa. Dopo 24 ore di immobilità il paziente torna in posizione seduta con la testa in asse con il corpo e aspetta ancora qualche minuto per permettere all’ammasso otoconiale di muoversi definitivamente oltre la crus comune verso l’utricolo.
Al termine della manovra non è necessario imporre al paziente alcuna restrizione.
Recentemente, sempre sulla scorta delle tecniche di riposizionamento degli otoliti e mutuando il movimento eseguito nella manovra di Crevits, è stata proposta una manovra che avrebbe il non trascurabile vantaggio di non necessitare dell’identificazione del lato leso (Yacovino et al., 2009), senza ricorrere all’uso di strumentazione complessa e riducendo notevolmente i tempi dell’esecuzione. In effetti, i movimenti degli otoliti all’interno del canale si verificano in intervalli di tempo piuttosto brevi (ad es., secondi) (27), secondo le variazioni della posizione del capo. Essa consiste in 4 steps, con intervalli di 30 sec: inizialmente il paziente viene portato dalla posizione seduta con la testa in asse con il resto del corpo, in posizione supina con la testa iperestesa di 30° in questa fase il movimento degli otoliti dovrebbe elicitare un nistagmo downbeating; dopo 30 secondi la testa viene rapidamente piegata in avanti (chin to chest) a paziente ancora supino dopo ulteriori 30 sec il paziente viene riportato in posizione seduta. Quando il paziente è seduto il materiale otolitico si trova in prossimità dell’ampolla del CSA; in head-hanging position il canale anteriore inverte la sua posizione con la cupola che viene a trovarsi in alto in modo che gli otoliti possono migrare verso la parte apicale (attualmente in basso) del canale. Facendo muovere la testa dall’iperestensione alla flessione (chin to chest) si dovrebbe verificare una ulteriore migrazione verso la crus comune. Al raggiungimento della posizione seduta gli otoliti si muovono dalla crus comune al vestibolo, permettendo così la risoluzione della canalolitiasi del CSA.
Sempre sulla base della tecnica di Crevits, Casani et al., (2012) hanno adottato lo stesso tipo di movimento (che ha il grande vantaggio di non richiedere la conoscenza del lato affetto) proposto dall’autore ed in analogia alla manovra proposta da Yacovino et al (2009).
L’unica modifica consiste nel mantenere per tre minuti sia la posizione supina con testa iperestesa (con il materiale otolitico che migra nella parte superiore del CSA) che la posizione supina con testa inclinata in avanti verso il petto (dove la forza di gravità facilita il passaggio degli otoconi verso la crus comune) (Figura 9).
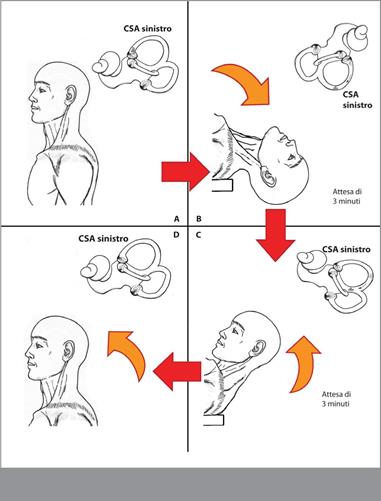
Figura 1. Manovra di riposizionamento degli otoliti per la vertigine parossistica posizionale benigna del canale semicircolare anteriore (VPPB-CSA). Il paziente viene spostato da una posizione seduta (a) in posizione di Rose (b); dopo 3 minuti, sempre a paziente supino, il capo viene flesso in avanti (c); dopo 3 minuti, il paziente viene riportato in posizione seduta (d). Legenda: CSA, canale semicircolare anteriore
Al contrario, il movimento con cui il capo viene portato dalla posizione in cui la testa è inclinata all’indietro a quella in cui il capo viene flesso verso il petto viene eseguita rapidamente in modo tale che le forze inerziali inducano i detriti a spostarsi verso la crus comune. A differenza delle manovre con ciii il capo viene ruotato a 45°, quello utilizzato da Casani et al. (2012) a partire dalla posizione di Rose non pone il CSA su un piano prettamente frontale, La maggiore iperestensione ottenuta con la posizione di Rose permette tuttavia agli otoliti (situati in prossimità dell’ampolla) di migrare verso la parte apicale del canale, indipendentemente se sono nel CSA destro o sinistro, in modo da passare poi nella braccio non ampollare mediante la seconda fase della mano\ ra. Con questa tecnica sono stati ottenuti i risultati eccellenti, al punto che dopo 30 giorni, 17 dei 18 pazienti trattati non pr esentavano sintomi. Probabilmente l’elevata percentuale di successo e ricondiicibile al fatto che la manovra viene eseguita indipendentemente dall’esatta definizione del lato affetto.
Molto spesso la VPPB-CSA può essere considerata una forma data da un “canal switch”, conseguente ad una CRP eseguita per una VPPB che colpisce gli altri canali. In questi casi, può essere ipotizzato che il materiale otolitico possa penetrare nella crus comune o nel braccio non ampollare del CSA. Il frammento potrebbe essere dislocato in basso nella porzione non ampollare del canale posteriore, così il test di posizionamento potrebbe pro¬durre un nistagmo scatenato da una stimolazione ampullipeta nel CSP, che è indistinguibile dal nistagmo provocato da una VPPB¬CSA del lato opposto. Per questo motivo, i frammenti potrebbero essere eliminati in virtù della semplice esecuzione dei test posizionali (Ogawa Y, et al.,2009;14, Hamid M. 2001 17). I casi più refrattari di VPPB-CSA potrebbero quin¬di essere quelli in cui il materiale otolitico si trova vicino alla cupola del CSA, inducendo così una cupololitiasi che richiede un trattamento che utilizzi manovre specifiche.
Nel nostro campione, non abbiamo avuto casi di VPPB-CSA conseguenti a CRP. Per contro, abbiamo verificato che 6 pazienti presentavano VPPB del CSP o del CSO dopo il trattamento. Questa eventualità può sembrare un elemento svantaggioso per la tecnica adottata. Ad ogni modo, crediamo che la conversione a una forma più comune di VPPB possa rappresentare un ulteriore elemento di supporto verso la conferma dell’origine periferica del pDBny.
Yacovino, Hain e Gualtieri (2009) hanno riportato risultati dell'uso di una manovra simile a quella di Kim in 13 pazienti. Anche questo è stato uno studio controllato, e i criteri diagnostici per AC VPPB non erano così stretti come suggerito in precedenza (i criteri sono stati supina DBN con o senza torsione). In 5 di questi pazienti, il nistagmo sorto dopo una manovra di Epley per PC VPPB. Da quanto detto sopra, altri meccanismi potenziali che AC BPPV includono PC VPPB-lungo braccio, e centrale adattamento
nistagmo. La manovra in questo studio, come quella di Kim, mentre progettato per AC-VPPB, potrebbe anche essere efficace per PC VPPB di qualsiasi varietà come inversione prolungato potrebbe spostarsi detriti dal vicino al cupula ad una posizione vicino al crus comune per il PC. Hanno riferito di stato "senza sintomi" nel 85%. Risultati simili sono stati riportati in uno studio più ampio (Yacovino et al, 2014).
Per tutti i supina manovre AC VPPB, vi è un problema nel senso che possono essere fisicamente impossibile a causa della flessibilità del collo. Un modo per aggirare il problema è quello di utilizzare i dispositivi che capovolgere la persona a testa in giù - per esempio il omniax Epley e dispositivi simili. Questi sono generalmente inaccessibili, e, quindi, sembra prudente pensare a come raggiungere una posizione a testa in giù, senza una macchina specializzata.
Lungo questa linea, vi è anche una manovra AC VPPB "forward". In questa manovra, il paziente è prono su un tavolo, con la testa sopra l'estremità e piegata in avanti l'estremità del tavolo, come se si è alla ricerca di un pezzo di gomma sotto il tavolo mat. Così ancora una volta la testa è a testa in giù. Dopo un periodo di tempo ragionevole (forse sulla base di quanto tempo il nistagmo downbeating persiste), si è capovolto sul retro in modo che i detriti cade verso il vestibolo. Questa manovra (finora non accompagnato da una sperimentazione clinica) può essere la più ragionevole per i pazienti più anziani, dove la testa può essere posizionato anteriormente a causa della cifosi. Nessuno studio è ancora disponibile - -ma la geometria è identica come tut
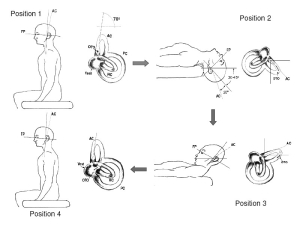
Yacovino manovra di riposizionamento canale semicircolare anteriore VPPB (A): durante i otoliti manovra muoversi verso la crus comune e la utricolo. La Posizione della testa è lo stesso sia per sinistra e destra del canale anteriore BPPV. Rapida manovra liberatoria rotazione (B) dalla posizione di partenza (a) alla posizione finale controlaterale menzogna-down (b) per canale posteriore VPPB. Il tempo di esecuzione è di circa un secondo.
Testa profonda appeso trattamento per AC VPPB come proposto dal Yacovino, Hain e Gualtieri. (2009). Questo trattamento è diversa da quella di Kim (sopra) in quanto la testa non è girata su entrambi i lati, ed è posizionato in modo che sia più indietro rispetto alla orizzontale in posizione 2.
Tecniche di dispersione (Brandt e Daroff, 1980)
1) Il paziente seduto sul bordo del lettino si lascia cadere da solo velocemente in posizione orizzontale dapprima sul fianco dal lato dell’orecchio colpito con la testa poggiata sul piano, preferibilmente ruotata 45° verso l’alto. Si attende la scomparsa della sintomatologia vertiginosa scatenata e si mantiene questa posizione per circa 30 secondi.
2) Il paziente ritorna in posizione seduta velocemente, mantenendo questa posizione per circa 30 secondi.
3) Il paziente si porta rapidamente sul fianco opposto in posizione orizzontale dal lato sano con la testa poggiata sul piano, preferibilmente ruotata 45° verso l’alto. Si attende la scomparsa della sintomatologia vertiginosa scatenata e si mantiene questa posizione per circa 30 secondi. Alla fine si ripone in posizione seduta.
Si consiglia di effettuare gli esercizi 2 volte al giorno; almeno 5 posizionamenti per lato, fino a che i vertigine si riduce sensibilmente
► Indicazione all’intervento chirurgico: nessuna.
► Ambulatoriale/con ricovero:
● La terapia fisica viene praticata di regola in regime ambulatoriale
● In pazienti più anziani l’avvio del training per le vertigini può occasiolmente venire praticato con ricovero,
Prognosi
Molto buona (prossima al 100%) in caso di corretta (e anche ripetuta)
applicazione delle manovre di riposizionamento canalicolare.
Considerazioni
Fino a completa scomparsa dei disturbi, inabilità alla guida e divieto di
praticare attività subacquea. Incapacità lavorativa nei pazienti la cui
attività professionale richieda un apparato vestibolare integro.
Abbiamo trovato due tecniche per essere altrettanto efficace:
CRP (Epley manovra) eseguita dal lato sano verso quello coinvolto.
Manovra ASC BPPV Vannucchi (Fig. 20). 33
REFERENCES
1. Carmona S, Asprella-Libonati G. Neuro-Otology. Third edition. Buenos Aires 2011, Akadia (Ed).
2. Agus G. Atypical "reversed" paroxysmal positioning nystagmus in benign paroxysmal positional vertigo. Acta Otolaryngol. 1995;520(Suppl.):143–
3. Asprella-Libonati G, Gufoni M. Vertigine parossistica da CSL: manovre di barbecue ed altre varianti. In: Nuti D, Pagnini P, Vicini C (Eds). Atti della XIX Giornata di Nistagmografia Clinica. Milano: Formenti 1999;321-36.
4. Asprella-Libonati G, Gagliardi G, Cifarelli D, Larotonda G. Step by Step treatment of lateral semicircular canal canalolithiasis under videonystagmoscopic examination. Acta Otorhinolaryngol Ital 2003;23:10-15.
5. Asprella-Libonati G. La Terapia della Labirintolitiasi: Strategie di intervento individualizzato. In: Atti congressuali Aggionamenti di Vestibologia - Ed. Grunenthal-Formenti - Fiuggi - 2004.
6. Asprella-Libonati G. Diagnostic and treatment strategy of the lateral semicircular canal canalolithiasis. Acta Otorhinolaryngol Ital 2005;25:277-83.
7. Asprella-Libonati G. Pseudo-spontaneous nystagmus: A new clinical sign to diagnose the affected side in lateral semicircular canal benign paroxysmal positional vertigo. Acta Otorhinolaryngol Ital 2008;28:73-78.
8. Asprella-Libonati G, Epley JM. Management of positional vertigo: A nystagmus-based approach. Abstract Book 25° Barany Society Meeting. Kyoto Japan March 31-April 3 2008;S7-1, p.89.
9. Asprella-Libonati G. Lateral semicircular canal benign paroxysmal positional vertigo diagnostic signs. Letter to the Editor. Acta Otorhinolaryngol Ital 2010;30:222-24.
10. Asprella-Libonati G. Gravity sensitive cupula: Light/heavy cupula of lateral semicircular canal (LSC). J Vest Res 2010;20: 208-09.
11. Asprella-Libonati G. Gravity sensitive cupula of posterior semicircular canal. In online supplementary information (pp188199) of the basic and clinical ocular motor and vestibular research: A Tribute to John Leigh, edited by J. Rucker and DS Zee, NYAS, New York, Ann. NY Acad Sci 2011 Sept;1233. Epley JM. Positional vertigo related to semicircular canalolithiasis. Otolaryngol Head Neck Surg 1995;112:154-61.
12. Aw ST, Haslwanter T, Halmagyi GM, et al. Three-dimensional vector analysis of the human vestibuloocular reflex in response to high-acceleration head rotations, I: responses in normal subjects. J Neurophysiol 1996;76:4009-20.
13. Baloh RW, Yue Q, Jacobson KM, Honrubia V. Persistent direction-changing positional nystagmus: Another variant of benign positional nystagmus? Neurology 1995 Jul;45(7):1297-301. 29.
14. Barber HO. Positional nystagmus. Otolaryngol Head Neck Surg 1984;92:649-55.
15. Bergenius J, Tomanovic T. Persistent geotropic nystagmus: A different kind of cupular pathology and its localizing signs. Acta Otolaryngol 2006 Jul;126(7):698-704
16. Bertholon P, Bronstein AM, Davies RS, Rudge P, Thilo KV. Positional down beating nystagmus in 50 patients: cerebellar disorders and possible anterior semicircular canal canalithiasis. J Neurol Neurosurg Psychiatry 2002;72:366-72.
17. Bisdorff AR, Debatisse D. Localizing signs in positional vertigo due to lateral canal cupulolithiasis. Neurology 2001 Sep 25;57(6):1085-88.
18. Bisdorff AR, Debatisse D. A new differential diagnosis for spontaneous nystagmus: Lateral canal cupulolithiasis. Ann N Y Acad Sci 2002 Apr;956:579-80.
19. Califano L., Salafia F., Mazzone S., Melillo Mg, E Califano M. (). "Anterior canal BPPV and apogeotropic posterior canal BPPV: two rare forms of vertical canalolithiasis." Acta Otorhinolaryngol Ital 2014;34(3): 189-197.
20. Cambi J, Astore S, Mandala M, Trabalzini F, Nuti D (2013) Natural course of positional down-beating nystagmus of peripheral origin . J Neurol 260 : 1489–1496 [ PubMed ]
21. Cipparrone L, Corridi G, Pagnini P. Cupulolitiasi. In: V Giornata Italiana di Nistagmografia Clinica. Nistagmografia e patologia vestibolare periferica. Milano: CSS Boots-Formenti 1985; 36-53.
22. Crevits L. Treatment of anterior canal benign paroxysmal positional vertigo by a prolonged forced position procedure. J Neurol Neurosurg Psychiatry 2004;475:779-81.
23. Della Santina and others. Orientation of Human Semicircular Canals Measured by Three-Dimensional Multiplanar CT Reconstruction. JARO 6: 191–206 (2005)
24. Epley JM. New dimensions of benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 1980 Sep-Oct;88(5): 599-605.
25. Epley JM. The canalith repositioning procedure: For treatment of benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 1992 Sep;107(3):399-404.
26. Epley JM. Caveats in particle repositioning for treatment of canalolithiasis (BPPV) Operative Techniques in Otolaryngo-logy-Head and Neck Surgery, 1997 June;8(2):68-76.
27. Epley JM. Human experience with canalith repositioning maneuvers. Ann N Y Acad Sci 2001 Oct;942:179-91.
28. Epley MJ, Asprella Libonati G. Endolymphatic density changing positional nystagmus. Abstract Book 25° Barany society Meeting. Kyoto Japan 2008 March 31-April 3;02-6, p. 140.
29. Hamid M. The maneuvers for benign positional vertigo. Oper Techn Otolaryngol Head Neck Surg 2001;12:148-50.
30. Hemenway WG, Lindsay JR. Postural vertigo due to unilateral sudden partial loss of vestibular function. Ann Otol Rhinol Laryngol 1956 Sep;65(3):692-706.
31. Herdman SJ, Tusa RJ, Clendaniel RA. Eye movement signs in vertical canal benign paroxysmal positional vertigo. In: Fuchs AF, Brandt T, Buttner U, et al, eds. Contemporary Ocular Motor and Vestibular Research: A Tribute to David A. Robinson. G. Thieme Verlag, Stuttgart, Germany 1994; pp. 385-387.
32. Herdman, S. "Physical therapy in the treatment of patients with Benign Paroxysmal Positional Vertigo." Neurology Report 1996;20(3): 46-53.
33. Herdmann SJ, Tusa RJ. Complications of the canalith repositioning procedure. Arch Otolaryngol 1996;122:281-6.
34. Hetzler DG. Letter to the editor re: anterior canal positional vertigo method. Otol Neurotol 28:7, page 995, 2007
35. Hiruma K, Numata T. Positional nystagmus showing neutral points. ORL J Otorhinolaryngol Relat Spec 2004;66(1):46-50.
36. Hiruma K, Numata T, Mitsuhashi T, Tomemori T, Watanabe R, Okamoto Y. Two types of direction-changing positional nystagmus with neutral points. Auris Nasus Larynx 2011 Feb;38(1):46-51.
37. Honrubia V, Baloh RW, Harris MR, Jacobson KM. Paroxysmal positional vertigo syndrome. Am J Otolol 1999;20:465-70.
38. Imai T, Takeda N, Ito M, et al. Three-dimensional analysis of benign paroxysmal positional nystagmus in a patient with anterior semicircular canal variant. Otol Neurotol 2006;27:362-6.
39. Jackson L, Morgan B, Fletcher J, Krueger WW. Anterior canal benign paroxysmal vertigo: an underappreciated entity. Otol Neurotol 2007;28:218-22.
40. Kim YK, Shin JE, Chung JW. The effect of canalith repositioning for anterior semicircular canal canalithiasis. ORL J Otorhinolaryngol Relat Spec 2005;67:56-60.
41. Korres S, Balatsouras DG, Kaberos A, Kandiloros D, Ferekidis E. Occurrence of semicircular canal involvement in benign paroxysmal positional vertigo. Otol Neurotol 2002;23:926-32.
42. Korres SG, Balatsouras DG. Diagnostic, pathophysiologic, and therapeutic aspects of benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 2004;131:438-44.
43. Korres S, Riga M, Balatsouras D, Sandris V. Benign paroxysmal positional vertigo of the anterior semicircular canal: atipica clinical findings and possible underlying mechanisms. Int J Audiol 2008;47:276-82.
44. Korres S, Riga M, Sandris V, Danielides V, Sismanis A. Canalithiasis of the anterior semicircular canal (ASC): treatment 418 Otolaryngology–Head and Neck Surgery 144(3) options based on the possible underlying pathogenetic mechanisms. Int J Audiol 2010; 49:606-12.
45. Leigh J, Zee DS. The Neurology of Eye Movements, 4th edn. Oxford Press 2006. pp. 559–597.
46. Lempert T, Tiel-Wilck K. A positional maneuver for treatment of horizontal-canal benign positional vertigo. Laryngoscope 1996;106:476-78.
47. Lopez-Escames JA, Molina MI, Gamiz MJ, et al. Multiple positional nystagmus suggests multiple canal involvement in benign paroxysmal positional vertigo. Acta Otolaryngol 2005;125:954-61.
48. Lopez-Escamenez JA, Molina MI, Gamiz MJ. Anterior semicircular canal benign paroxysmal positional vertigo and positional downbeating nystagmus. Am J Otolaryngol 2006;27:173-8.
49. Nuti D, Vannucchi P, Pagnini P. Benign paroxysmal positional vertigo of the horizontal canal: A form of canalolithiasis with variable clinical features. J Vestib Res 1996;6:173-84.
50. Nuti D, Vannucchi P, Pagnini P. Lateral canal BPPV: Which is the affected side? Audiological Medicine 2005;3:16-20.
51. Ogawa Y, Suzuki M, Otsuka K, et al. Positional and positioning down-beating nystagmus without central nervous system findings. Auris Nasus Larynx 2009;36:698-701.
52. Pagnini P, Nuti D, Vannucchi P. Benign paroxysmal vertigo of the horizontal canal. ORL J Otorhinolaryngol Relat Spec 1989;51:161-70.
53. Pagnini P, Vannucchi P, Nuti D. Le nystagmus apogeotrope dans la vertige paroxystique positionnel benin du canal semicirculaire horizontal: une canalolithiase. Revue d'ONO 1994;31:17-19.
54. Parnes LS, McClure JA. Free-floating endolymph particles: a new operative finding during posterior semicircular canal occlusion. Laryngoscope 1992;102:988-92.
55. Rahko T. The test and treatment methods of benign paroxysmal vertigo and an addition to the management of vertigo due to the superior vestibular canal (BPPV-SC). Clin Otolaryngol 2002;27:392-5.
56. Schratzenstaller B, Wagner-Manslau C, Strasser G, Arnold W. Canalolithiasis of the superior semicircular canal: an anomaly in benign paroxysmal vertigo. Acta Otolaryngol 2005;125:1055-62.
57. Schuknecht HF. Cupulolithiasis. Arch Otolaryngol 1969;90:765-8.
58. Squires, T., M. Weidman, T. Hain , et al. (2004). "A mathematical model for top-shelf vertigo: the role of sedimenting otoconia in BPPV." J. Biomech 37 (8): 1137-1146.
59. von Brevern M, Radtke A, et al. Migrainous vertigo presenting as episodic positional vertigo. Neurology 2004;62:469-72.
60. Yacovino D, Hain T, Gualtieri F. New therapeutic maneuver for anterior canal benone paroxysmal positional vertigo. J Neurol 2009;256:1851-5.
61. Yacovino DA, Hain TC, Olivier MA, HermanLaffue A, Gualteri FJ. Barany Society (abstract) May, 2014.
62. Vannucchi P. Manovra terapeutica per la VPPB del CSA. Otoneurologia 2000;June 2003, N.14, 3-7.
63. Vannucchi P, Asprella-Libonati G, Gufoni M. The physical treatment of lateral semicircular canal canalolithiasis. Audiological Medicine 2005;3:52-56.
64. Vannucchi P, Giannoni B, Pecci R. Labirintolitiasi: la variante apogeotropa della VPP del CSP. Oral communication presented at XXXII National Meeting of Società Italiana di Audiologia e Foniatria. Firenze -Oct. 2009.
65. Vannucchi P, Giannoni B, Di Giustino F, et al. (2011) La variante apogeotropa della VPP del CSP. In: Atti XXXIII Congresso Nazionale della Societa Italiana di Audiologia e Foniatria “Audiologia, Foniatria e Scienze correlate”. Bari; pp. 69-70.
66. Vannucchi P, Pecci R, Giannoni B (2012). Posterior semicircular canal benign paroxysmal positional vertigo presenting with torsional downbeating nystagmus: an apogeotropic variant. Int J Otolaryngol;2012:413603..
67. von Brevern M, Radtke A, et al. Migrainous vertigo presenting as episodic positional vertigo. Neurology 2004;62:469-72.
Benign Paroxysmal Positional Vertigo: An Overview Raymond Boniver1
ABOUT THE AUTHOR casani
Come citare questo articolo: Asprella Libonati G. parossistica posizionale benigna Vertigo e Vertigo posizionale varianti. Int J Clin Otorhinolaryngol 2012; 4 (1): 25-40.Benign Paroxysmal Positional Vertigo: An Overview Raymond Boniver1
1. Schuknecht HF. Cupulolithiasis. Arch Otolaryngol 1969;90:765-8.
2. Parnes LS, McClure JA. Free-floating endolymph particles: a new operative finding during posterior semicircular canal occlusion. Laryngoscope 1992;102:988-92.
3. Pagnini P, Nuti D, Vannucchi P. Benign paroxysmal vertigo of the horizontal canal. ORL J Otorhinolaryngol Relat Spec 1989;51:161-70.
4. Honrubia V, Baloh RW, Harris MR, Jacobson KM. Paroxysmal positional vertigo syndrome. Am J Otolol 1999;20:465-70.
5. Korres S, Balatsouras DG, Kaberos A, Kandiloros D, Ferekidis E. Occurrence of semicircular canal involvement in benign paroxysmal positional vertigo. Otol Neurotol 2002;23:926-32.
6. Herdman SJ, Tusa RJ, Clendaniel RA. Eye movement signs in vertical canal benign paroxysmal positional vertigo. In: Fuchs AF, Brandt T, Buttner U, et al, eds. Contemporary Ocular Motor and Vestibular Research: A Tribute to David A. Robinson. G. Thieme Verlag, Stuttgart, Germany 1994; pp. 385-387.
7. Lopez-Escames JA, Molina MI, Gamiz MJ, et al. Multiple positional nystagmus suggests multiple canal involvement in benign paroxysmal positional vertigo. Acta Otolaryngol 2005;125:954-61.
8. Jackson L, Morgan B, Fletcher J, Krueger WW. Anterior canal benign paroxysmal vertigo: an underappreciated entity. Otol Neurotol 2007;28:218-22.
9. Korres SG, Balatsouras DG. Diagnostic, pathophysiologic, and therapeutic aspects of benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 2004;131:438-44.
10. Lopez-Escamenez JA, Molina MI, Gamiz MJ. Anterior semicircular canal benign paroxysmal positional vertigo and positional downbeating nystagmus. Am J Otolaryngol 2006;27:173-8.
11. Korres S, Riga M, Balatsouras D, Sandris V. Benign paroxysmal positional vertigo of the anterior semicircular canal: atipica clinical findings and possible underlying mechanisms. Int J Audiol 2008;47:276-82.
12. Korres S, Riga M, Sandris V, Danielides V, Sismanis A. Canalithiasis of the anterior semicircular canal (ASC): treatment 418 Otolaryngology–Head and Neck Surgery 144(3) options based on the possible underlying pathogenetic mechanisms. Int J Audiol 2010; 49:606-12.
13. Bertholon P, Bronstein AM, Davies RS, Rudge P, Thilo KV. Positional down beating nystagmus in 50 patients: cerebellar disorders and possible anterior semicircular canal canalithiasis. J Neurol Neurosurg Psychiatry 2002;72:366-72.
14. Ogawa Y, Suzuki M, Otsuka K, et al. Positional and positioning down-beating nystagmus without central nervous system findings. Auris Nasus Larynx 2009;36:698-701.
15. Barber HO. Positional nystagmus. Otolaryngol Head Neck Surg 1984;92:649-55.
16. Herdmann SJ, Tusa RJ. Complications of the canalith repositioning procedure. Arch Otolaryngol 1996;122:281-6.
17. Hamid M. The maneuvers for benign positional vertigo. Oper Techn Otolaryngol Head Neck Surg 2001;12:148-50.
18. Epley JM. Human experience with canalith repositioning maneuvers. Ann NY Acad Sci 2001;942:179-91.
19. Rahko T. The test and treatment methods of benign paroxysmal vertigo and an addition to the management of vertigo due to the superior vestibular canal (BPPV-SC). Clin Otolaryngol 2002;27:392-5.
20. Kim YK, Shin JE, Chung JW. The effect of canalith repositioning for anterior semicircular canal canalithiasis. ORL J Otorhinolaryngol Relat Spec 2005;67:56-60.
21. Crevits L. Treatment of anterior canal benign paroxysmal positional vertigo by a prolonged forced position procedure. J Neurol Neurosurg Psychiatry 2004;475:779-81.
22. Yacovino D, Hain T, Gualtieri F. New therapeutic maneuver for anterior canal benone paroxysmal positional vertigo. J Neurol 2009;256:1851-5.
23. Schratzenstaller B, Wagner-Manslau C, Strasser G, Arnold W. Canalolithiasis of the superior semicircular canal: an anomaly in benign paroxysmal vertigo. Acta Otolaryngol 2005;125:1055-62.
24. Imai T, Takeda N, Ito M, et al. Three-dimensional analysis of benign paroxysmal positional nystagmus in a patient with anterior semicircular canal variant. Otol Neurotol 2006;27:362-6.
25. Aw ST, Haslwanter T, Halmagyi GM, et al. Three-dimensional vector analysis of the human vestibuloocular reflex in response to high-acceleration head rotations, I: responses in normal subjects. J Neurophysiol 1996;76:4009-20.