CENNI GENERALI
- Categoria: Gola
- Pubblicato: Martedì, 27 Marzo 2012 17:49
- Visite: 6063
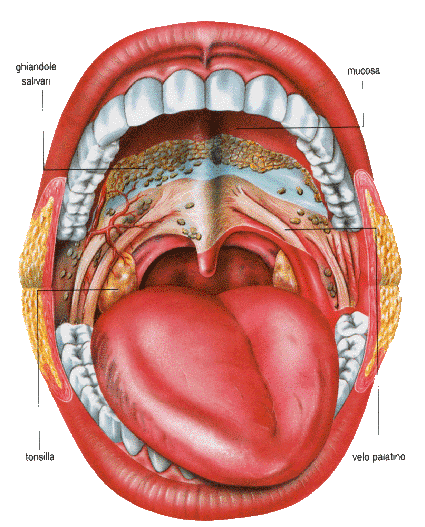
Le alte vie aeree superiori, oltre alla funzione della respirazione, servono per la nutrizione e per la emissione della voce.
Presso il nostro Studio esiste un CENTRO PER LA DIAGNOSI E RIEDUCAZIONE DEI DISTURBI DELLA VOCE, PAROLA, LINGUAGGIO, suddiviso anch’esso in diverse sezioni:
SEZIONE DI FONIATRIA CON DIAGNOSTICA PER IMMAGINI DIGITALI: comprende la videomicrolaringoscopia a fibre ottiche rigide e flessibili, la stroboscopia delle corde vocali, la sonografia (analisi sprettale della voce), la fonetografia, l’elettroglottografia e M.D.V.P., ecc.
SEZIONE DI LOGOPEDIA CON SCUOLA DI RIEDUCAZIONE: (voce, parola, linguaggio): dislessie, disgrafie, labio-palato-schisi, oligofrenici (insufficienti mentali), ritardi del linguaggio (bambini oltre i 3 anni), balbuzie, dislalie, disartrie, sordità infantili, afasie, disfonie professionali e della voce cantata.
SEZIONE DI FONO-CHIRURGIA (microlaringochirurgia): asportazione polipi, noduli, cisti, leucoplachie corde vocali, paralisi laringee, ecc.
SEZIONE DI CHIRURGIA ONCOLOGICA TESTA E COLLO.
L’equipe è costituita da foniatri, e logoterapisti.
IL TERMALE
Lo studio mette a disposizione mette a disposizione un Centro di aerosol terapia, inalazioni a vapore, lavaggi nasali, insufflazioni tubo-timpaniche per la cura di: RINITI, SINUSITI, FARINGITI, LARINGITI E STENOSI TUBARICHE (sordità rinogena) con acqua termale di Salsomaggiore e Tabiano.
