Tumori maligni delle ghiandole salivari
- Categoria: GHIANDOLE SALIVARI
- Pubblicato: Mercoledì, 28 Marzo 2012 04:22
- Visite: 26938
Basi
Frequenza, forme: 11% di tutti i tumori maligni del capo e del collo è costituito da tumori maligni delle ghiandole salivari. Circa il 20% di tutti i tumori delle ghiandole salivari sono maligni.
Carcinomi (60% dei tumori maligni delle ghiandole salivari): carcinoma in adenoma pleomorfo, carcinoma adenocistico, adenocarcinoma, carcinoma a cellule piatte, carcinoma indifferenziato, tumore a cellule acinose, tumore mucoepidermoide.
• Tumori maligni di origine non epiteliale (6% dei tumori maligni delle ghiandole salivari): ad es. sarcoma, linfoma maligno.
Metastasi di tumori primitivi localizzati altrove (4% dei tumori maligni delle ghiandole salivari), per es. carcinoma dei seni paranasali, ipernefroma, carcinoma mammario, carcinoma della cute del corpo.
Metastasi regionali: da attendersi nel carcinoma mucoepidermoide nel 44%
dei casi, nel carcinoma spinocellulare nel 37%, nell’adenocarcinoma nel
25%, nel carcinoma in adenoma pleomorfo nel 21%.
-Metastasi linfonodali occulte: principalmente nel carcinoma mucoepidermoide (high grade) nel 16%.
Metastasi a distanza: 42% nel carcinoma adenocistico (cilindroma), 36% nel
carcinoma indifferenziato, 27% nell’adenocarcinoma, 21% nel carcinoma in adenoma pleomorfo, 5% nel carcinoma spinocellulare.
Incidenza: 1,5 / 100 000 abitanti / anno.
Comparsa: ad ogni età, soprattutto oltre la 5 decade di vita. Più frequenti nel sesso maschile.
Sintomatologia:
Crescita rapida (escluso il carcinoma adenocistico), cattiva delimitazione e riduzione progressiva della mobilità a causa della fissazione ai tessuti circostanti. Infiltrazione ed arrossamento della cute sovrastante. Dolore (all’inizio può essere assente). Metastasi ai linfonodi cervicali (molto rare nel carcinoma adenocistico).
Paralisi nervose (n. facciale, n. linguale). Paralisi del facciale al momento della prima visita: 24% nel carcinoma indifferenziato, 19% nel carcinoma spinocellulare, 17% nel carcinoma adenocistico, 11% nell’adenocarcinoma.
Diagnostica
Indispensabile:
Ispezione: tumefazione della ghiandola con eventuale arrossamento della cute.
Palpazione (binaurale): delimitazione non buona rispetto ai tessuti circostanti, mobilità da ridotta ad abolita. Dolore alla palpazione per lo più presente. Superficie spesso nodosa o bozzuta. Consistenza da aumentata a dura.
Palpazione dei linfonodi tributari.
Esame della funzione dei nervi facciale, trigemino, linguale, ipoglosso.
Esame obiettivo ORL completo: ispezione della cavità orale e del faringe:
tumefazione del palato molle o della parete laterale del faringe? Trisma?
Otomicroscopia: invasione tumorale del condotto uditivo esterno?
Ecografia: tumore solido o cistico?
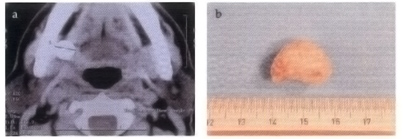
RM e/o TC: infiltrazione ed estensione della neoformazione (base cranica, regione retromascellare), osteolisi.
Ago aspirato: per diagnostica citologica. Sensibilità e specificità tra l’80% e il 90%, cioè nel 10-20% dei casi si possono avere dei falsi positivi o dei falsi negativi. Nel caso di risultati non chiari con l’ago aspirato è meglio evitare una biopsia a cuneo per il grosso rischio di una disseminazione tumorale. Meglio: l’asportazione diagnostica (sottomandibolare) o l’cs. intraoperatorio al congelatore (parotide).
Esami radiologici: torace (metastasi polmonari).
Utile in casi particolari:
Scintigrafia ossea.
Consulto interdisciplinare: internista (stadiazione del tumore).
Diagnosi differenziale
Tumori benigni delle ghiandole salivari.
Metastasi di tumori di altri organi (ad es: ipernefroma, carcinoma della prostata, carcinoma mammario. Carcinoma cutaneo della regione frontale o geniena, melanoma maligno.
Ipertrofia masseterina: aumento di volume bilaterale indolente della muscolatura masseterina. Conformazione similtumorale, ma simmetrica, evidente soprattutto nell’occlusione forzata. Cause: bruxismo notturno, masticazione frequente di gomma, personalità “repressa”, ad es. eccessiva ambizione.
Linfoma non-Hodgkin.
Flogosi cronica delle ghiandole salivari.
Terapia
Terapia medica:
Consigliare sempre l’intervento che dà la prognosi migliore.
in caso di inoperabilità o di rifiuto da parte del paziente, radioterapia con 60-70 Gy.
Chemioterapia: la sola chemioterapia citotossica è generalmente meno efficace (tassi di remissione bassi e di breve durata).
Indicazioni all’intervento chirurgico: di regola ogni tumore maligno delle ghiandole salivari, se l’estensione della neoformazione e lo stato generale del paziente lo consentono, e se ciò permette una sopravvivenza ed una qualità di vita migliore.
Principi dell’intervento:
• Carcinoma mucoepidermoide T1/T2 low grade e carcinoma a cellule acinose:
parotidectomia totale con conservazione del n, facciale.
• Carcinoma vi mucoepidermoide high grade, carcinoma spinocellulare, adenocarcinoma e carcinoma indifferenziato, tumore misto degenerato:parotidectomia totale con resezione del nervo facciale (spesso è possibile la conservazione di singoli rami del nervo facciale).
Tumori estesi (T3/T4) e recidive tumorali: parotidectomia totale con sacrificio del facciale, eventualmente con resezione della cute sovrastante, della muscolatura vicina, della mandibola, della mastoide, ecc.
In caso di localizzazioni tumorali nella ghiandola sottomandibolare o nelle ghiandole salivari minori, si attuano procedimenti secondo quanto richiesto dalla patologia specifica.
In ogni tumefazione maligna delle ghiandole salivari: trattamento chirurgico delle vie linfatiche di drenaggio.
Nervo facciale: la resezione del n. facciale o di singoli rami è necessaria quando il nervo o i suoi rami sono in stretto contatto con il tumore. Importante:effettuare sempre l’esame al congelatore del tessuto circostante la parte del nervo che viene risparmiata!
In molti casi è possibile la ricostruzione del nervo facciale con interposizione di un trapianto libero di n. surale o di n. grande auricolare già nel corso del primo intervento e/o mediante anastomosi con il n. ipoglosso.
Ambulatoriale/con ricovero:
E’ possibile praticare ambulatoriamente la terapia conservativa (radio- e/o chemioterapia) se consentito dalle condizioni generali.
• Tutti gli interventi chirurgici con ricovero.
Suggerimento assistenziale: in caso di paralisi facciale (rami palpebrali), porre attenzione all’essiccamento dell’occhio (cheratite), impiegare ad es. lacrime artificiali, bendaggio con vetro d’orologio (camera umida), soprattutto di notte.
Prognosi
Dipende dall’istologia del tumore, dal superamento o meno della capsula, dalla presenza o meno di metastasi regionali o a distanza, dall’infiltrazione dei nervi cranici, della base cranica e / o della regione retromascellare.
Attenzione: recidive tardive di carcinoma adenocistico. Di conseguenza controlli per tutta la vita, incluso controlli radiologici polmonari.
In assenza istologicamente accertata di metastasi, il carcinoma epidermoide ed il carcinoma a cellule acinose hanno la prognosi migliore, mentre la prognosi di guarigione è minima in caso di adenocarcinoma e di carcinoma in tumore misto.
Complessivamente la prognosi dei tumori maligni delle ghiandole salivari è
Infausta La sopravvivenza a 5 anni si attesta attorno al 20%.